患者老年男性,74岁,主诉咳嗽、咳痰2年余,加重伴发热、喘憋1周。高血压病15年;腰椎间盘突出;体检发现“右束支传导阻滞”病史2年;对“青霉素”过敏,“亚胺培南西司他丁”皮试阳性;不吸烟,近半年接触过装修材料。2021年7月8日受凉后出现咳嗽、咳白痰,无发热、心慌、胸闷等不适,来我院急诊就诊。7月17日出现发热,体温最高38.9℃,喘憋加重,在急诊予以美罗培南1.0 g q8h抗感染、氨溴索等化痰治疗,患者喘憋症状改善不明显,PaO2持续偏低,伴痰中带血。于7月19日以“发热、喘憋、Ⅰ型呼吸衰竭、间质性肺炎?”收住呼吸科三病区。PaO2进行性下降至47 mmHg。为进一步治疗于7月20日由呼吸三病区转入我科。体温36.7℃,脉搏102次/min,呼吸26次/min,血压125/75 mmHg,SpO2 88%。端坐位,双肺呼吸音粗,双下肺可闻及湿啰音(右侧为著)。心前区无隆起,心律齐,各瓣膜听诊区未闻及杂音,无心包摩擦音。腹平坦,无腹壁静脉曲张,腹部柔软,无压痛、反跳痛,肝脾肋下未触及。双下肢无水肿。
结核特异性免疫反应试验、结核三项、G/GM试验、EB病毒抗体、呼吸道病原学9项均为阴性。
心电图:窦性心律,电轴左偏,完全性右束支传导阻滞,T波改变。
血管超声(7月20日、7月22日、7月26日、7月29日、8月2日):双侧小腿肌间静脉血栓形成,双上肢及颈部静脉未见血栓。
颅脑CT(7月19日):脑内散在缺血灶,必要时MR检查。左侧上颌窦黏膜下囊肿。
盆腔CT(7月19日):前列腺增生。
泌尿系超声(7月19日):左肾多发囊肿。
腹部超声(7月28日、7月31日、8月2日):脂肪肝。
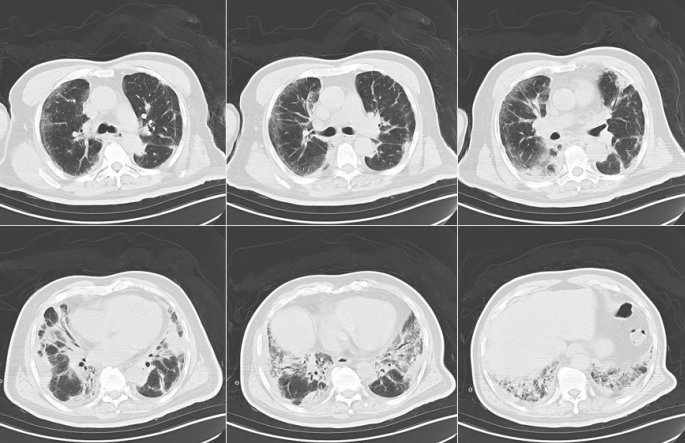
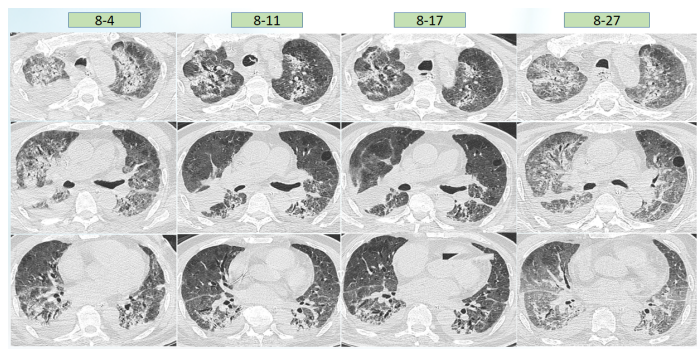
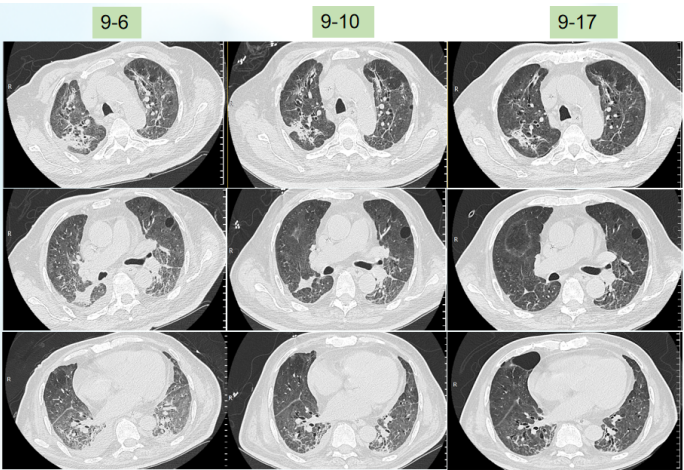
胸部CT(7月19日):胸膜下可见磨玻璃样渗出和斑片状实变影以及蜂窝状阴影,中下肺为著,呈间质性肺炎改变(图1)。
NUTRIC营养评分5分,APACHEⅡ评分9分,SOFA评分4分。
感染指标(7月20日):白细胞23.64×109/L,中性粒细胞占比0.93,血红蛋白126 g/L,C反应蛋白5.035 mg/dl,降钙素原0.788 ng/ml。
生化指标:血葡萄糖9.34 mmol/L(↑),尿素9.30 mmol/L(↑),乳酸脱氢酶387.8 U/L(↑),脑利钠肽前体613.9 pg/ml(↑),血浆D-二聚体19.3 μg/ml(↑)。
风湿免疫指标:抗Ro-52抗体阳性(+),抗β2糖蛋白Ⅰ抗体(A-β2-GPI)23.16 ru/ml(↑)。
肺CT可见双肺弥漫性间质改变;肺部超声可见双肺大量B线。
下肢超声:小腿肌间静脉血栓。
肺部感染;间质性肺炎;Ⅰ型呼吸衰竭;肺动脉栓塞?高血压病2级(很高危);右下肢肌间静脉血栓;完全性右束支传导阻滞。抗感染:美罗培南1 g q8h,左氧氟沙星0.5 g qd,更昔洛韦0.25 g q12h,利奈唑胺0.6 g q12h,卡泊芬净50 mg qd。
抗炎:甲强龙200 mg/d。
营养支持:丙种球蛋白20 g/d,等。
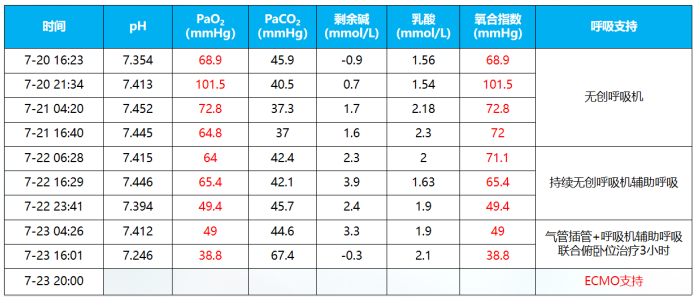
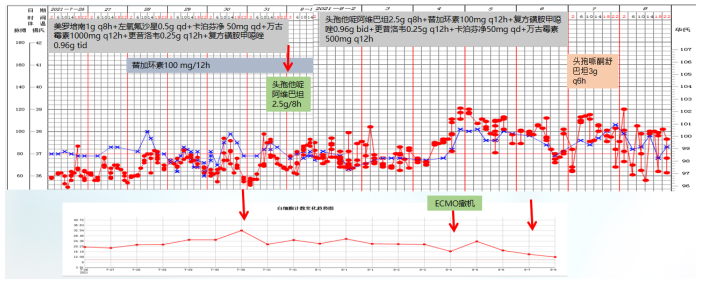
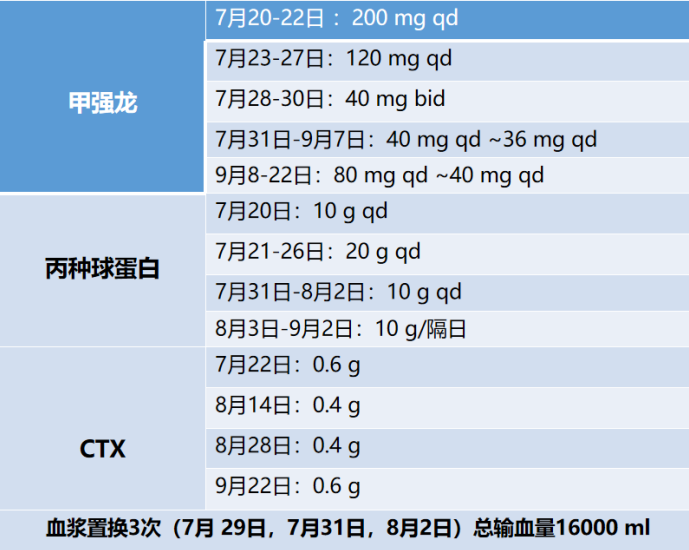
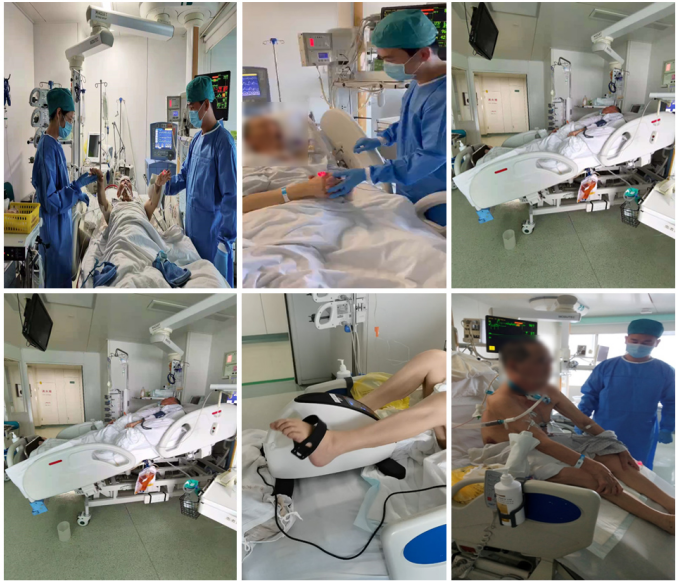
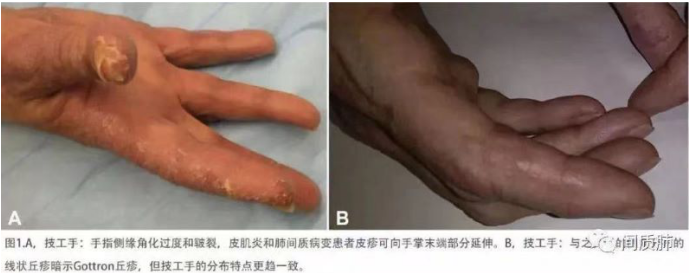
予以上述治疗后,患者PaO2仍进行性下降。7月23日下午,患者氧饱和度仅能维持在76%~80%,调整呼吸机辅助通气模式,联合俯卧位,患者氧合指数仍未见明显好转,遂于7月23日晚8时予行ECMO治疗(表2)。呼吸机参数:f 12次/min,P 12 cmH2O,Ti 1 s,PEEP 6 cmH2O,吸氧浓度30%。ECMO参数:转速2860 rpm,流量3.35 L/min,气流量3.5 L/min,水箱温度36℃,混合静脉血氧饱和度(SVO2) 70%,HCT 22%。次日患者生命体征明显改善,T 36.7℃,P 71次/min,R 27次/min,BP 118/54 mmHg,指脉氧饱和度98%。在ECMO过程中,各项参数较为稳定(SvO2 70%~78%,HCT 36%~39%,流量4 L/min,转速3390~3545 rpm,水箱温度37℃)。患者配合度较佳,予以轻度镇静,并进行早期康复。患者在ECMO期间凝血功能欠佳,过程中进行了3次血浆置换。补充查体,发现技工手;完善肌炎抗体检查,诊断考虑皮肌炎相关性间质性肺病、肺栓塞不除外。治疗方面,继续激素治疗,前期风湿科会诊,考虑结缔组织病可能,尽管没有明确诊断,但建议小剂量予以CTX;加用吡非尼酮。密切监测感染、CK、LDH变化;在患者氧合允许的情况下,适时撤离ECMO。肌炎抗体检查
查特发性炎性肌病谱抗EJ抗体IgG和抗Ro-52抗体IgG阳性(+++),符合抗合成酶综合征(anti-synthetase syndrome,ASS)诊断。调整治疗方案
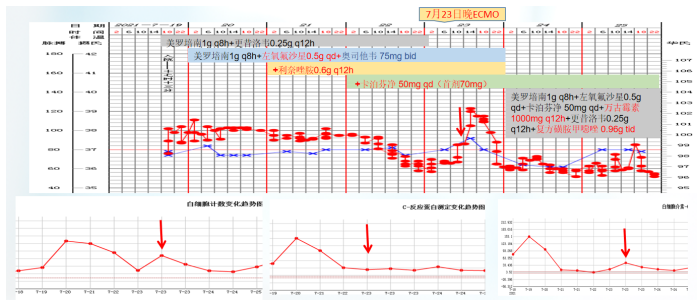
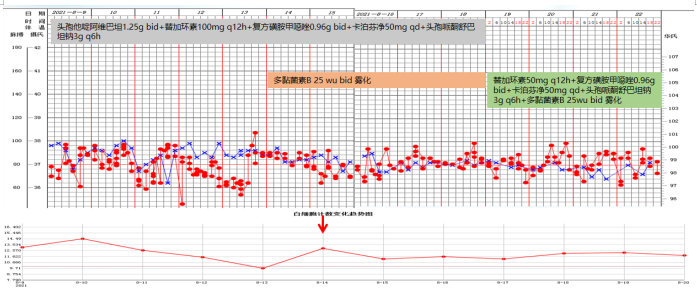
患者入科后体温相对正常,但在7月23日体温升高,考虑当时予以大剂量激素治疗,以及患者肺部病变情况,故在原有抗感染基础上加用了磺胺类药物(图2)。图2 患者体温及感染指标变化趋势(7月19-25日)胸部CT:7月23日在ECMO支持下复查患者胸部CT,发现感染较前加重(图3)。
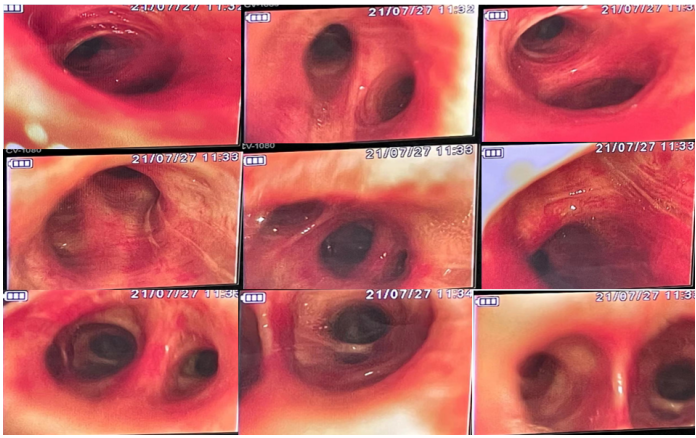
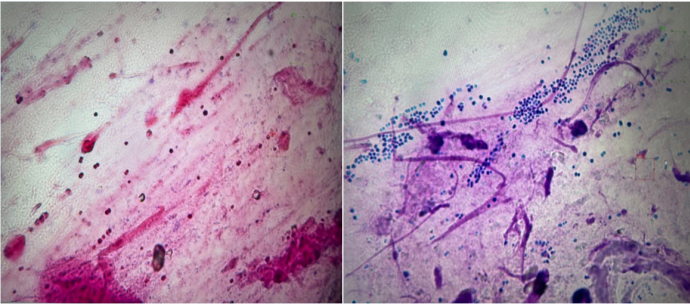
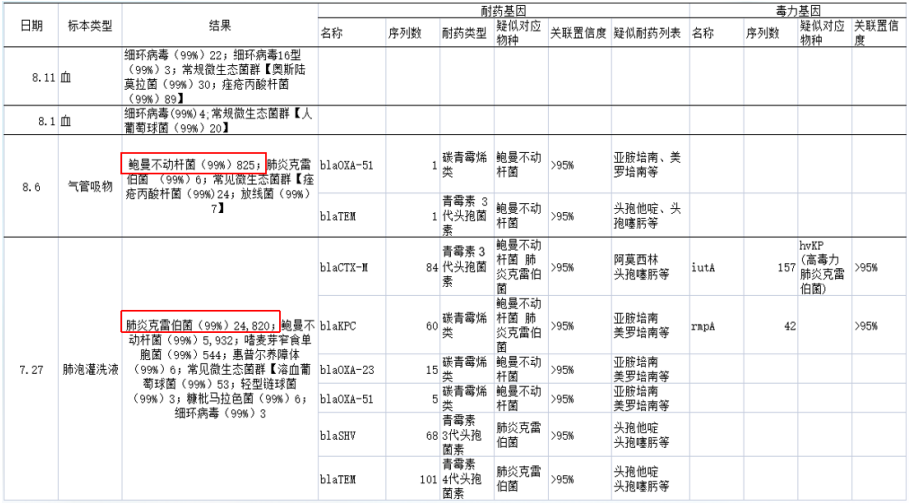
mNGS:7月27日BALF mNGS回报肺炎克雷伯菌为主;8月2日气管吸物mNGS回报鲍曼不动杆菌为主(图6)。
痰培养:(7月27日)鲍曼不动杆菌、类皱落假丝酵母菌;(7月29日)肺炎克雷伯菌。便培养(7月30日):肺炎克雷伯菌。
气管镜:(7月27日)肺炎克雷伯菌。
BALF NGS:(7月28日)肺炎克雷伯菌、鲍曼不动杆菌;(8月6日)鲍曼不动杆菌。
治疗方案调整
根据上述病原学结果,在7月28日患者出现发热后,考虑鲍曼不动杆菌感染可能性大,遂加用替加环素,患者体温下降,但至7月30日,患者体温再次升高,白细胞计数逐渐升高。结合气管镜和mNGS回报结果,考虑此时可能出现肺炎克雷伯菌感染,遂加用头孢他啶阿维巴坦,患者体温逐渐下降。8月4日ECMO撤机。患者撤离ECMO后,体温再次升高,考虑鲍曼不动杆菌感染,在原治疗方案基础上加用头孢哌酮舒巴坦(图7)。图7 患者体温及感染指标变化趋势(7月26日-8月8日)撤离ECMO后,复查患者胸部CT可见肺部病变控制较好,但8月27日发现患者肺部出现新的感染(图8)。加用头孢他啶阿维巴坦和头孢哌酮舒巴坦后,白细胞呈下降趋势,但患者体温仍不稳定,时有波动,遂联用多黏菌素(雾化),此后,患者白细胞逐渐趋于正常(图9)。图9 患者体温及白细胞计数变化趋势(8月9-22日)治疗回顾
表3 患者激素和免疫治疗情况
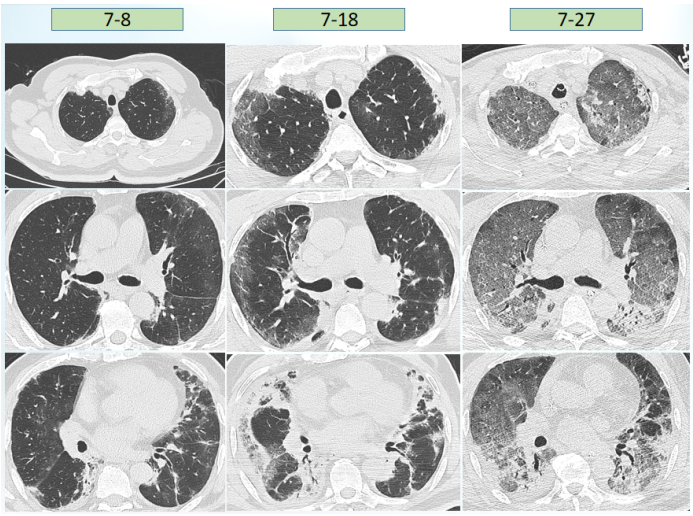
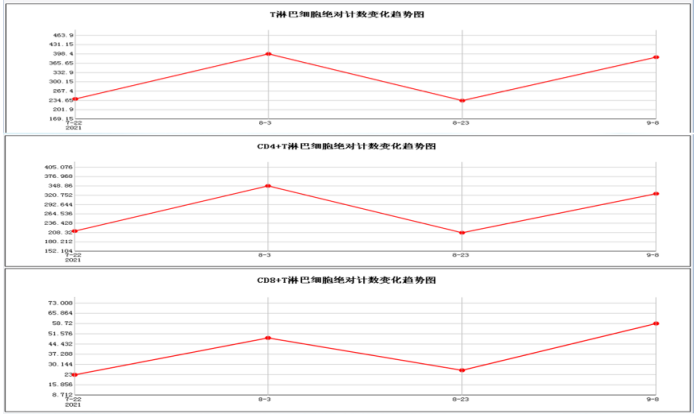
治疗期间,患者T淋巴细胞、CD4+T细胞、CD8+T细胞虽有波动,但最终仍在改善(图10)。患者康复后复查胸部CT可见病变明显好转(图11)。患者康复锻炼情况如图12,最终出院时已经能进行正常的沟通和交流。概述
抗合成酶综合征(anti-synthetase syndrome,ASS)是一组以抗氨酰tRNA合成酶抗体阳性为特征的炎性肌病临床亚型,临床上常表现有肌炎、间质性肺疾病(ILD)、发热、关节炎、技工手、雷诺现象等。相较于其他炎性肌病,ASS更容易合并ILD,很多患者以ILD为首发表现,很容易被漏诊误诊。影像学特点
ASS-ILD患者HRCT表现在轴面分布特点以外周为主,冠状面主要在基底部分布,肺间质疾病的影像学类型以NSIP为主,其次是NSIP-OP。NSIP-OP是一种混合型ILD类型,即在NSIP背景上出现典型的OP,NSIP-OP的影像表现在其他ILD中相对少见,影像学表现NSIP-OP时,应寻找是否有抗合酶抗体的存在。
A:76岁女性,CT表现为双下肺为主的磨玻璃影、网格影,符合NSIP;B、C:同一患者46岁女性,B显示双肺下叶背段支气管血管束周围斑片状实变影,左侧呈反晕征,符合OP;C为稍下层面显示双肺下叶基底段磨玻璃影、网格影,符合NSIP,该患者影像表现为NSIP-OP;D:72岁女性,CT显示双下肺蜂窝影,符合UIP。ASS临床表现主要包括:肌炎、ILD、多关节炎、技工手、发热及雷诺现象。多项研究发现ILD是最常见的表现。特发性炎性肌病(IIM)患者中抗Jo-1抗体阳性ASS患者的关节炎发生率(64.2%)高于阴性者(18.1%)。ILD是ASS发病率和死亡率的主要决定因素。ASS-ILD可表现为ARDS和难治性呼吸衰竭,可于临床中任何时间发生。对于疑诊ILD,应使用HRCT和肺功能检查早期确诊。肺活检对明确ILD病因至关重要且可指导治疗。特发性炎性肌病常被分为多发性肌炎、皮肌炎和包涵体肌炎。大多数ASS患者既往会被分类为皮肌炎。10多年前只有少数肌炎包含相关的自身抗体,新的特异性自身抗原的发现成为此领域的一个重要进展,抗合成酶抗体(anti-synthetase antibody,ARS)阳性代表一种被称为抗合成酶综合征(ASS)的表型。抗组氨酰tRNA合成酶(JO-1)抗体(60%~80%)最为常见,其他还包括抗PL-7抗体(10%~15%)、抗PL-12抗体(5%~15%)、抗EJ抗体、抗OJ抗体(5%)、抗KS抗体、抗Zo抗体等。ASS治疗除治疗肌炎外,还应强调对ILD的治疗,主要是糖皮质激素和免疫抑制剂。激素能够抑制炎症、免疫反应及抑制增殖过程,对以炎症为主的早期ILD有效,通常作为首选药物。免疫抑制剂、激素是治疗ASS的主要药物,联合免疫抑制剂治疗可以最大限度地控制疾病进展,主要药物包括硫唑嘌呤(AZA)、甲氨蝶呤(MTX)、环磷酰胺(CYC)、环孢素等。也有研究表明,加用抗纤维化药物(如吡非尼酮)对于肺功能改善也有一定疗效。对于一些难治性患者,可使用免疫球蛋白、利妥昔单抗、肺移植等治疗方法。对于ILD,一定要注意查体和病史采集,科间协作有利于ILD的诊断和治疗。部分结缔组织病合并间质性肺炎即时采取ECMO救治有效,能够改善患者预后。痰培养、ROSE、NGS联合应用对于病原学早期精确诊断具有较大价值。CRE治疗应遵循早期精准的策略,《鲍曼不动杆菌感染诊治与防控专家共识》中CRAB治疗中舒巴坦剂量4g以上,根据PK/PD指导原则:头孢哌酮舒巴坦3g q6h疗效显著。青霉素皮试可能出现假阳性,不能绝对指导临床药物选择。此外,团队合作,包括医师、护理、RT、康复治疗师等,在重症患者的抢救中也至关重要。
专业方向为呼吸危重症—脓毒症免疫失衡与呼吸重症康复参与多项省部级及国家级课题,在国内核心期刊及SCI期刊发表论文多篇




 后可发表评论
后可发表评论




 公众号
公众号
 客服微信
客服微信