登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
本例为中年男性患者,休克、高热,胸腹部影像提示肝脓肿、前列腺脓肿,尿常规和尿培养存在尿路感染,但临床表现不典型。考虑致病原因可能有哪些?虽然患者为高毒力肺炎克雷伯菌引起的脓毒性肺栓塞,但并未使用抗凝治疗。此例的诊疗过程带给我们哪些启发?
高毒力肺炎克雷伯菌(Hypervirulent Klebsiella pneumonia,hvKP)主要感染健康人群并引起严重的社区获得性感染,逐渐被临床医师所关注和认识,其常引起感染性眼内炎、颅内感染、坏死性筋膜炎等[1]。hvKP同时引起脓毒性肺栓塞(septic pulmonary embolism,SPE)、感染性休克、肝脓肿、前列腺和精囊脓肿,国内外文献尚未见报道,该病死亡率高、预后差,现报道hvKP引起SPE、感染性休克、肝脓肿、前列腺和精囊脓肿一例,以提高对hvKP引起全身播散性感染的认识,并提高对其早期诊断意识和治疗水平,改善患者预后。
一般资料
患者,男性,46岁,因“乏力、纳差6天,加重伴发热3天”于2017年9月14日入院。
患者入院6天前无明显诱因出现乏力、纳差,不伴有咳嗽、咳痰、发热、胸痛、气短等症状,未引起患者足够重视,未经诊治。3天前患者坐车时因头晕不慎跌倒,但当时神志清楚、四肢可以自由活动,被路人送往当地医院诊治。血常规:WBC 27.6×109/L,PLT 77×109/L,LYM% 2.8%,NEU% 89.7%;空腹血糖19.38 mmol/L,头颅CT未见异常。测血压80/50 mmHg,予以抗炎、升压对症支持等治疗,效果欠佳,遂于当日转入我院急诊科,于急诊科就诊时患者出现寒战、发热,测体温最高42℃,尿液检查:镜检白细胞满视野/高倍显微镜;餐后2小时血糖>33.3 mmol/L,糖化血红蛋白(HbA1c)12.17%(正常值4.8%~5.9%)。9月13日胸部影像:双肺胸膜表面多发斑片影及大小不等结节影,右侧膈肌抬高(图1)。全腹部CT:肝右前叶近膈顶处类圆形低密度影,肝周少量积液;左肾精囊腺体积增大,密度不均匀;膀胱左侧壁增厚。给予吸氧、地塞米松、冰毯物理降温,胰岛素控制血糖,美罗培南联合莫西沙星抗感染,去甲肾上腺素升压等对症治疗,9月14日转入我科RICU。患者既往体健,无食物、药物过敏史。
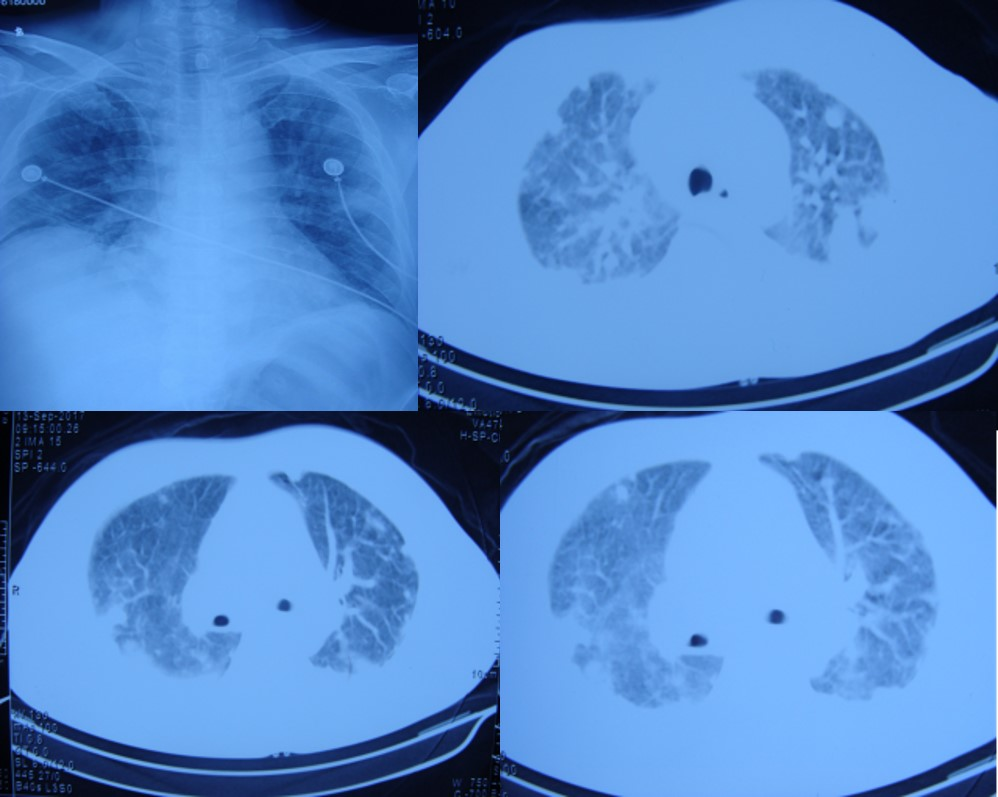
图1 9月13日胸部平片、胸部CT:双肺胸膜表面可见多发斑片影及大小不等结节影,右侧膈肌明显抬高
入科查体
T 39.0℃,P 120次/min,R 30次/min,BP 99/59 mmHg(去甲肾上腺素10 μg/min),神志清楚,言语清晰,口唇发绀,双肺呼吸音粗,未闻及干/湿啰音,腹软,无压痛、反跳痛。9月13日化验:PCT 19.483 ng/ml(正常值0~0.05 ng/ml),血常规:WBC 23×109/L,PLT 47×109/L,LYM% 6.1%,NEU% 87.2%,清蛋白20.7g/L。
入科完善相关实验室检查
9月15日化验PCT 17.262 ng/ml。
血常规:WBC 20.6×109/L,PLT 41×109/L,LYM% 3.1%,NEU% 90.2%;凝血酶原时间47.70 s,凝血酶原时间活动度16.0%。
血气分析(2017年9月15日,FiO2 4 L/min):pH 7.457,PaCO2 24.6 mmHg,PaO2 55.7 mmHg。
血生化:ALT 43 U/L,AST 45 U/L,ALB 24.9 g/L,Urea 10.23 mmol/L,CRE 109.9 μmol/L。
尿液检查:葡萄糖(++++),镜检白细胞(高倍视野):194 HPF。
入科诊断
双侧重症肺炎,感染性休克,凝血功能障碍,尿路感染,2型糖尿病,低蛋白血症。
初步治疗
入科后给予吸氧、补液、去甲肾上腺素升压,胰岛素积极控制血糖,纠正低蛋白血症,美罗培南、左氧氟沙星联合万古霉素抗感染治疗。
9月21日后患者体温逐步恢复正常,未再出现发热,血压逐渐恢复正常,停用去甲肾上腺素。血小板逐渐恢复正常。
9月25日复查血常规:WBC 5.8×109/L,PLT 138×109/L,LYM% 34.1%,NEU% 54.8%。血生化:ALT 21 U/L,AST 15 U/L,ALB 36.1 g/L,Urea 6.07 mmol/L,CRE 69.6 μmol/L。凝血酶原时间12.8 s,凝血酶原时间活动度80.0%。
9月25日痰培养、尿培养、血培养结果均回报为hvKP。根据当天药敏试验结果停用万古霉素、美罗培南,改用头孢哌酮舒巴坦联合左氧氟沙星。
9月26日复查胸部和腹部CT:双肺胸膜表面多发斑片影及大小不等结节影,部分结节伴空洞形成,可见滋养血管征;腹部增强CT:肝右叶、双侧前列腺及左侧精囊脓肿形成(图2)。胸腹部CT结果回报后组织全院多学科会诊,会诊结果明确诊断为:尿路感染(精囊脓肿、前列腺脓肿)、肝脓肿、SPE、感染性休克、凝血功能障碍、2型糖尿病,感染源考虑为尿路感染,建议继续抗感染、控制血糖、对症支持治疗。
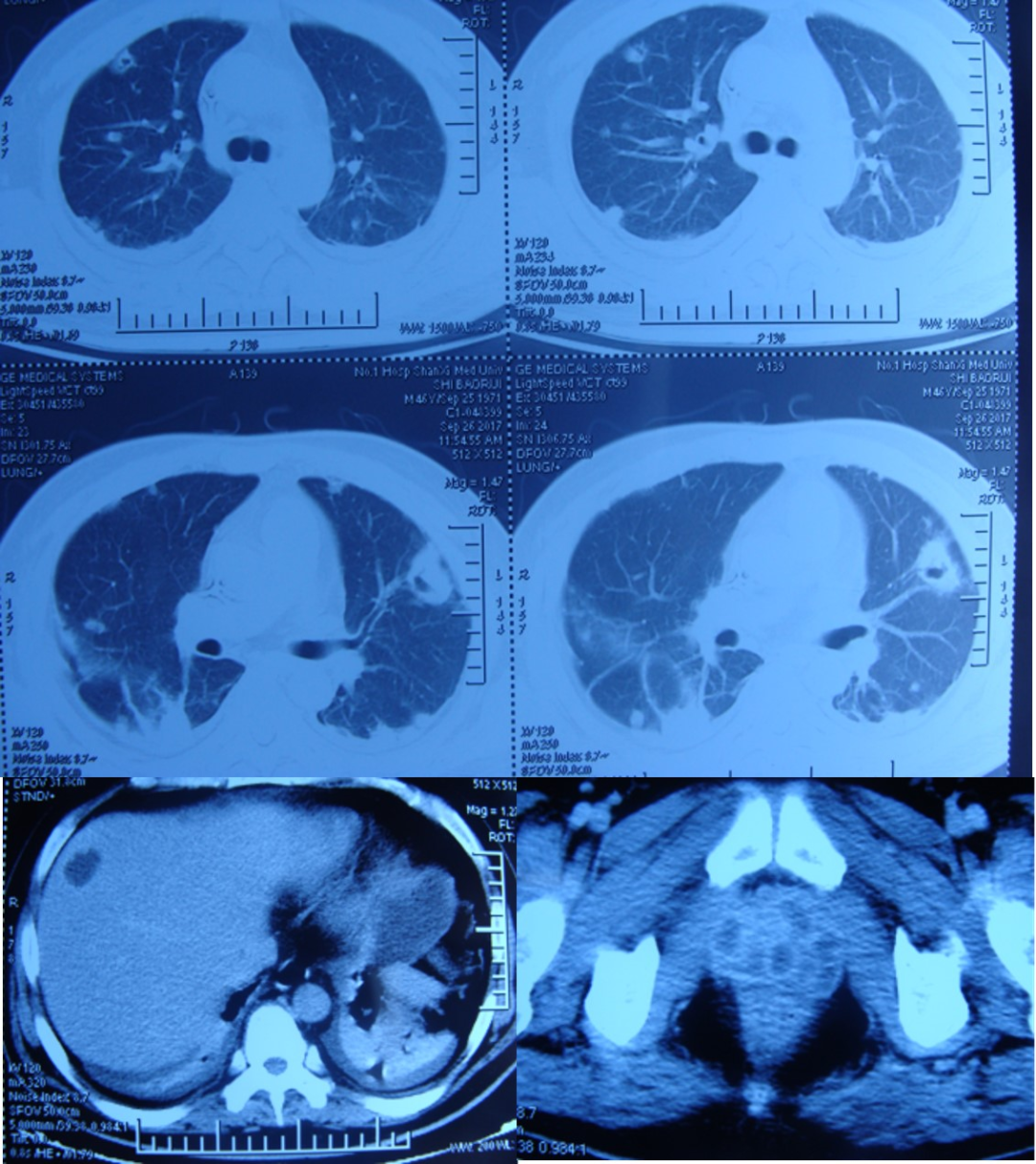
图2 9月26日胸部、腹部CT提示双肺胸膜表面多发斑片影、大小不等结节影和滋养血管征,部分结节伴空洞形成;肝右叶、双侧前列腺及左侧精囊脓肿形成
10月11日复查胸部CT,与9月26日对比,双肺结节内空洞消失,双肺近胸膜表面结节病灶明显吸收、缩小(图3)。
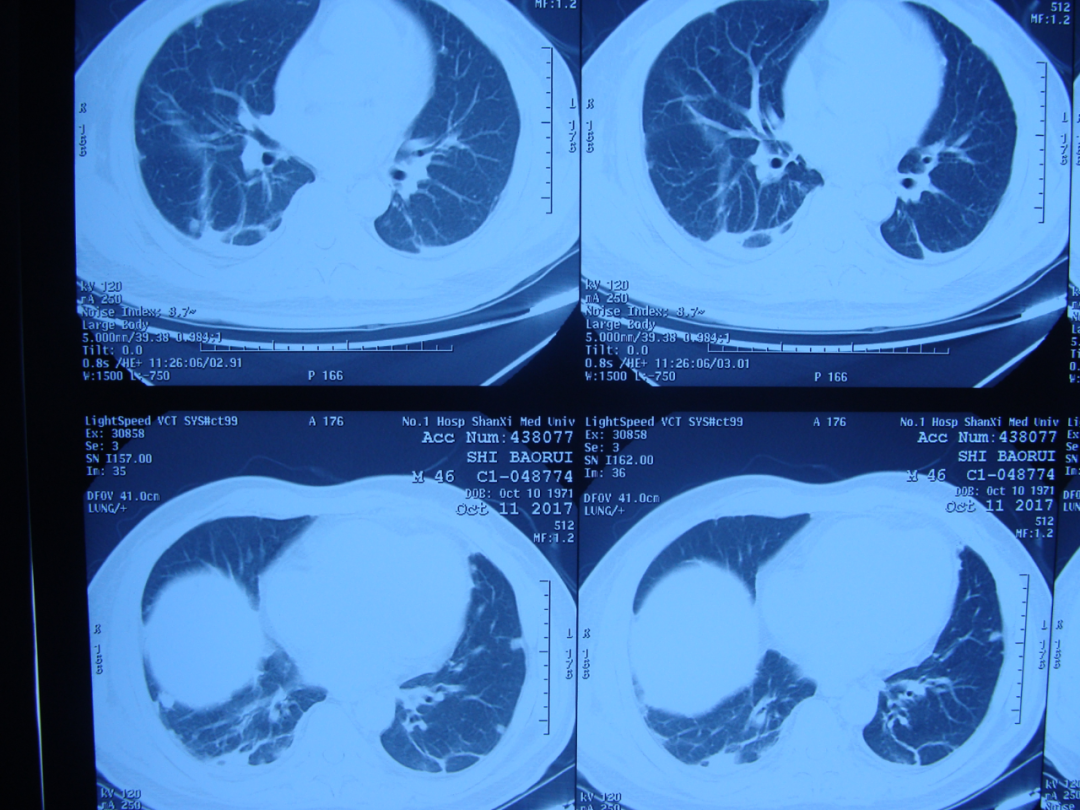
图3 10月11日胸部CT:双肺胸膜下病灶与9月26日相比,双肺结节明显吸收缩小,结节内空洞消失
10月14日:停用头孢哌酮舒巴坦,改用头孢西丁联合左氧氟沙星继续治疗。
10月24日:PCT 0.107 ng/ml。血气分析(2017年10月24日,未吸氧条件下):pH 7.397,PaCO2 40.40 mmHg,PaO2 75.30 mmHg。
10月24日:WBC 5.4×109/L,PLT 132×109/L,LYM% 33.4%,NEU% 53.6%。10月24日、11月13日分别复查胸部CT、腹部增强CT,与前片比较,病灶明显吸收、好转(图4,图5),患者于11月15日好转出院。
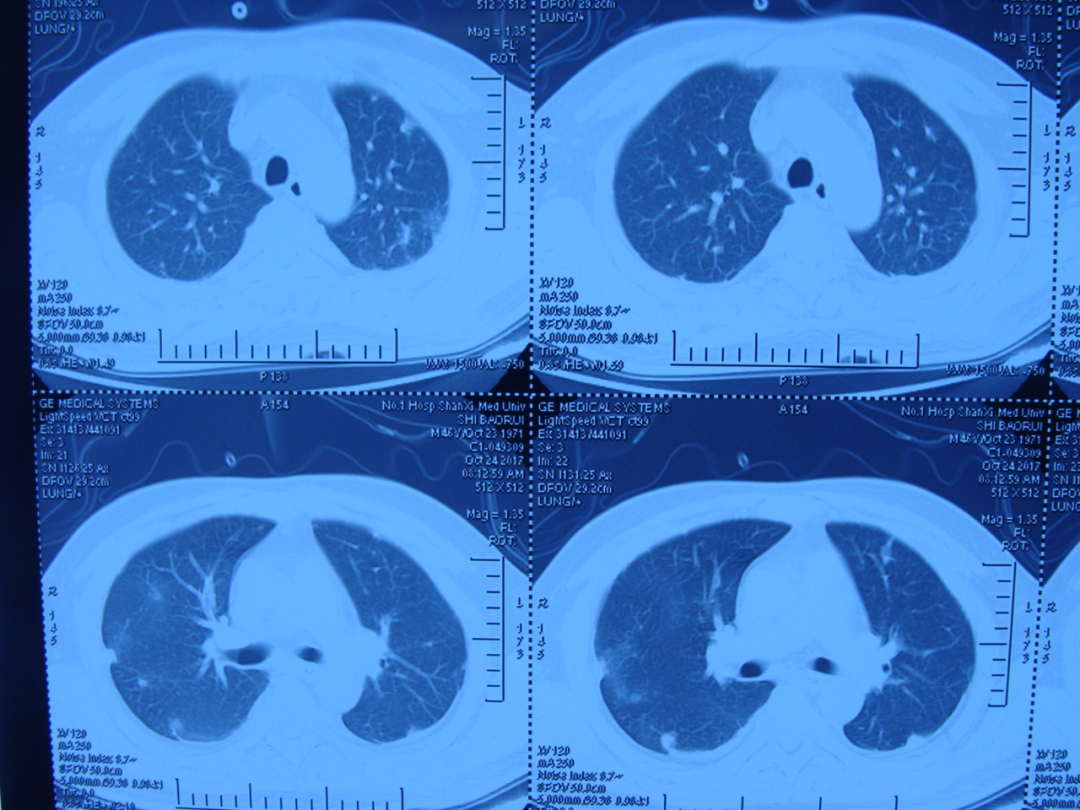
图4 10月24日复查胸部CT:双肺结节病灶与10月11日对比继续吸收好转
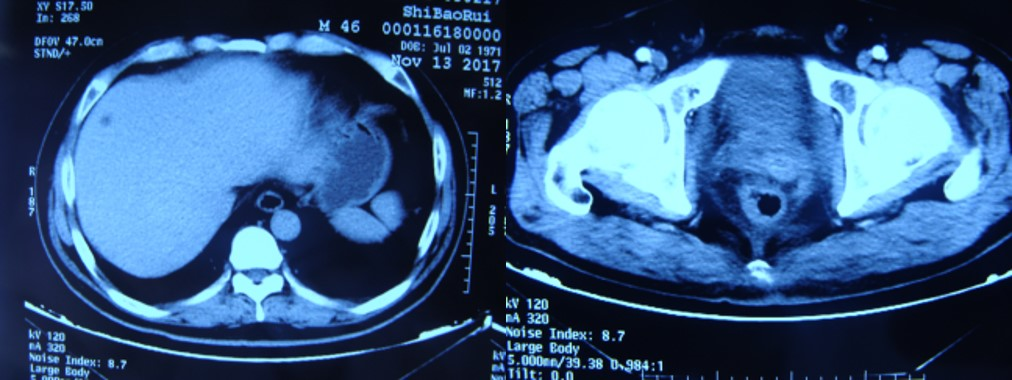
图5 11月13日腹部增强CT:与前比较,肝右叶、双侧前列腺及左侧精囊脓肿较前明显吸收、减小
该病例的救治提示我们,对于SPE,应积极治疗原发病,而非抗凝。早期诊断、恰当的抗生素治疗、外科手术干预和呼吸支持是治疗的关键。
SPE是肺栓塞中的一种少见类型,是指含有病原体的栓子(栓子由血凝块、纤维蛋白及微生物组成)脱落后栓塞肺动脉,导致肺栓塞(或梗死)、脓毒血症及局灶性肺脓肿[2]。临床主要表现为脓毒血症、呼吸道症状和局灶性肺浸润。通常起病隐匿,由于其临床表现、影像学表现和组织病理表现缺乏特异性,常延误诊断,导致治疗不及时,预后差。SPE高死亡率主要是由于同时伴有脓毒症休克和多脏器功能衰竭,早期诊断和积极恰当的抗感染治疗是降低死亡率的关键。
SPE危险因素有感染性心内膜炎、毒瘾静脉用药、盆腔血栓性静脉炎、头颈部化脓性疾病、牙周感染等[3]。然而,近年来随着医学进展,体内留置导管器械、滥用抗生素和以及免疫功能低下患者数量的增加,SPE患者的流行病学特点和临床特征已经发生了变化,如糖尿病已经成为常见的危险因素。
SPE的胸部影像学表现为:①多形性,可有结节影、磨玻璃影、实变、楔形阴影、空洞以及胸膜改变;②多发性:病变双侧多发、散在分布;③易变性:病灶多少、大小短时间可发生改变;④多为外周分布;⑤少融合:病灶不易融合成片,常散在、局灶分布。其中,近胸膜处多发结节影(伴或不伴有空洞)、楔形影以及与结节影、楔形阴影相连的滋养血管征是较为特征性的改变[4],但另有报道滋养血管并不是SPE的胸部CT特异性表现,也常见于血源性转移瘤等。一般根据诱发因素、胸部影像学表现和肺外出现明确的感染病灶,临床应该高度考虑SPE。该患者出现了SPE典型的胸部影像学表现:双肺胸膜表面多发斑片影、大小不等结节影(部分结节伴空洞形成)和滋养血管征。
典型SPE的呼吸道症状包括胸痛、咳嗽、咯血,但免疫力低下的患者临床症状不典型,常常可能看不到这些表现[5]。本例患者因“乏力、纳差6天,加重伴发热3天”入院,入院化验血糖、尿糖及糖化血红蛋白高,考虑既往患有糖尿病,但因为患者没有症状,也没有体检,故没有及早发现和治疗,血糖控制不佳与细菌全身播散密切相关。该患者突出的临床表现为休克、高热,无明显的咳嗽、咳痰、胸痛、咯血和气短等呼吸道症状,虽然胸部、腹部影像发现有肝脓肿、前列腺脓肿,尿常规化验、尿培养存在尿路感染,但患者缺乏相应的临床症状和体征,临床表现极其不典型。在sepsis 3.0中,感染性休克作为脓毒血症的一个亚型,是指脓毒症发生了严重的循环、细胞和代谢异常,经充分容量复苏后仍存在持续性低血压,需缩血管药物维持平均动脉压≥65 mmHg且血清乳酸水平>2 mmol/L,其病死风险显著高于单纯脓毒血症。
SPE感染病原菌主要以革兰氏阳性球菌中的金黄色葡萄球菌为主,肺炎克雷伯菌是最常引起SPE的革兰氏阴性杆菌。糖尿病是引起肺炎克雷伯菌相关疾病全身血液播散,尤其是肺炎克雷伯菌肝脓肿的一个主要危险因素,可以播散到邻近的肝静脉、下腔静脉,甚至肺动脉而进入肺实质导致SPE和全身其他部位感染[6]。合并糖尿病的肝脓肿患者易发生SPE。本例患者目前感染源尚未明确,有待进一步探讨,考虑可能因尿路感染,前列腺、精囊脓肿经血液播散至肝脏和肺,并引起脓毒血症和感染性休克。
普通肺炎克雷伯菌是引起肺炎、尿路感染、血流感染等的常见病原菌,很少引起侵袭性感染,而具有高侵袭性、毒力强的K1、K2血清型hvKP极易引起侵袭性、播散性全身感染,包括肝脓肿、脑膜炎、坏死性筋膜炎、眼内炎、肾脓肿、前列腺脓肿。研究发现hvKP的毒力强于普通肺炎克雷伯菌,表现为产生较多的荚膜多糖、携带黏液相关基因A(magA)、黏液表型调控基因A(rmpA)基因和活性铁摄取系统等毒力因子。hvKP可产生大量荚膜多糖,使菌落常表现为高黏液表型,肺炎rmpA调控hvKP荚膜多糖,而magA也与荚膜合成相关。hvKP在宿主体内的存活能力和抗中性粒细胞吞噬能力较强,导致感染的扩散和转移。前列腺脓肿在前列腺疾病中的发生率为0.5%~2.5%,主要发生于免疫力低下患者[7]。
SPE与静脉血栓引起的肺栓塞以抗凝为主的治疗方案有所不同,SPE早期经验性抗生素应用至关重要,治疗主要包括抗感染以及局灶性脓肿穿刺置管引流。总之,除非严重影响血流动力学的大面积或次大面积感染性肺栓塞,否则不主张溶栓治疗,如果抗凝亦建议在密切监测下短期进行。本病例未使用抗凝治疗,仅经积极抗感染、对症支持治疗后,复查胸部、腹部CT提示肺、肝脏、前列腺病灶较前明显好转,说明SPE的治疗是积极治疗原发病,而非抗凝治疗。
早期诊断、恰当的抗生素治疗(抗生素使用时间为4~8周)、外科手术干预(该患者因为抗生素治疗有效,所以没有对肝脏、前列腺脓肿进行引流)和呼吸支持是治疗hvKP引起的全身严重感染(包括SPE)的关键所在[8]。近年来,SPE的预后较前明显改善,这种改善可能归因于早期诊断、更有效的抗生素治疗、外科早期积极干预和更佳的支持治疗。hvKP引起的严重感染预后凶险,提高对本病的认识有助于早期诊治,改善患者预后。
参考文献
[1] SHON A S, BAJWA R P S, RUSSO T A. Hypervirulent (hypermucoviscous) Klebsiella pneumonia:A new and dangerous breed[J]. Virulence, 2013, 4(2):107-118.
[2] CHOU D W, WU S L, CHUNG K M, et al. Septic pulmonary embolism caused by a Klebsiella pneumoniae liver abscess: clinical characteristics, imaging findings, and clinical courses[J]. Clinics (Sao Paulo), 2015, 70(6):400-407.
[3] JORENS P G, VAN MARCK E, SNOECKX A, et al. Nonthrombotic pulmonary embolism[J]. Eur Respir J, 2009, 34:452-474.
[4] YE R, ZHAO L, WANG C, et al. Clinical characteristics of septic pulmonary embolism in adults: A systematic review[J]. Respir Med, 2014, 108(1):1-8.
[5] JO SUNG JUNG, SANG MI LEE, HAN JO KIM, et al. A case of septic pulmonary embolism associated with renal abscess mimicking pulmonary metastases of renal malignancy[J]. Ann Nucl Med, 2014, 28(4):381-385.
[6] CHANG Z, ZHENG J, MA Y, et al. Analysis of clinical and CT characteristics of patients with Klebsiella pneumoniae liver abscesses: an insight into risk factors of metastatic infection[J]. Int J Infect Dis, 2015, 33:50-54.
[7]MOON K B, LIM G S, HWANG J S, et al. Septic Pulmonary Embolism Secondary to Prostate Abscess[J]. Korean J Urogenit Tract Infect Inflamm, 2013, 8(2):129-132.
[8] Shin S U, Park C M, Lee Y, et al. Clinical and radiological features of invasive Klebsiella pneumoniae liver abscess syndrome[J]. Acta Radiol, 2013, 54(5):557-563.
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信