登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
建立气管插管人工气道的目的是及时清除气道分泌物,改善患者通气功能,保证机体供氧。气道湿化是气道管理的重点,有效的气道湿化可以提高患者的舒适感,减少痰痂形成,降低气管导管堵管事件及呼吸机相关性肺炎的发生率。
呼吸道正常的生理功能
正常情况下,呼吸道的黏液-纤毛系统具有正常的分泌、运动生理功能,以保证气道的廓清和防御功能。呼吸道必须保持一定的温度和湿度,才能保持纤毛的正常运动和适当的黏液分泌。
温湿化(即热量和水分的交换)是上呼吸道的主要功能,其中鼻为主要部位。鼻在吸气时对气体进行加温加湿,并冷却呼出气体,从中回收水蒸气。鼻黏膜通过黏液腺、杯状细胞分泌黏液、呼出水蒸气的凝结保持内部湿润。而其丰富的血管结构可主动调节鼻腔内的温度变化,并促进有效的热量传递。此外,鼻窦、气管和支气管内黏膜均有助于对吸入气体进行温湿度调节。
当吸入气体进入肺时,它将达到等温饱和界面(isothermic saturation boundary,ISB)的条件,即温度可达到37°C,相对湿度为100%(图1)。该位置通常在隆突下5 cm,并可随着气体温度、湿度以及潮气量的变化而发生位置改变。ISB向肺更下沿移动受很多因素影响,如经口呼吸、吸入冷且干燥的气体、建立人工气道绕过上呼吸道、分钟通气量过高等。当患者的ISB下移时,呼吸道会额外补充温湿化以满足肺对气体温度和湿度的要求,而此时可导致气道上皮受损、黏液-纤毛系统功能障碍、大量隐形失水等负面影响。因此,医疗环境下的温湿化治疗尤为重要。
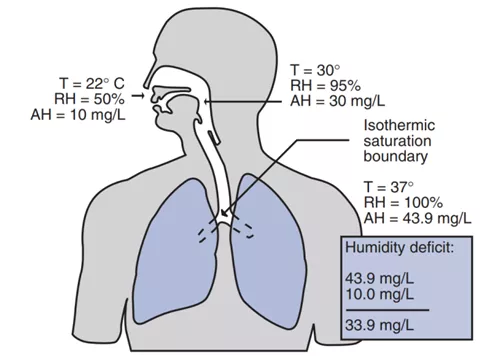
图1. 当人体呼吸空气时,上气道可将气体加温至30°C,同时增加20 mg/L的水蒸气,下气道加温至37°C,增加13.9 mg/L的水蒸气。呼气时,上气道可保留住呼出气体中一定的热量和水分,减少丢失。如所有的水分均被呼出,这将意味着湿度下降33.9 mg/L。AH:绝对湿度;RH:相对湿度;T:温度。
气道温湿化的目标
当危重症患者需要有创机械通气时,人工气道的建立使吸入气体绕过上气道的过滤加温及湿化,长时间吸入未充分温湿化的气体可导致气道水分的大量丢失,损伤黏液清除系统,造成气道分泌物黏稠、纤毛运动能力下降等,从而加重气道廓清障碍及炎症反应,增加细菌定植危险。大量分泌物聚集还会造成通气/血流比例失调,堵塞气道造成肺不张,引起或加重缺氧和感染。因此,充分温湿化是保障气道廓清的前提和基础。
针对建立人工气道的患者,不论采用何种湿化方式,都要求近端气道内的气体温度达到37°C,相对湿度达到100%,以维持气道黏膜完整、纤毛正常运动及气道分泌物的排出,降低呼吸道感染的发生。有创机械通气使用主动湿化时,湿化水平在33~44 mg/L,Y型口处气体温度在34~41°C,相对湿度为100%。值得注意的是,国际标准化组织建议吸入气体温度持续超过41°C可能导致潜在的热损伤,临床中应严格把控温湿化的目标范围,避免相关气道并发症的发生。
常用湿化装置和湿化方法
当患者吸入医源性气体时,需通过额外的装置进行气体温度和湿度的补充,通过充分温湿化以保持气道黏液-纤毛系统的正常生理功能和防御功能,避免相关并发症的发生。临床中常用的湿化装置主要有两种:主动加热湿化器(heat humidifier,HH)和热湿交换器(Heat and moisture exchanger,HME,即人工鼻)(图2)。

1. 主动加热湿化器
主动加热湿化器分为伺服型和非伺服型两种。非伺服型湿化器通过调节湿化器的温度档位来调节机器功率及温度,以产生不同温度及湿度的气体。因管路中无加热导丝,受环境温度、患者通气量、流速、管路长度等多种因素影响,针对气管插管患者,指南建议应用伺服型湿化器提高气道管理质量。
伺服型湿化器需要配合内置加热导丝的管路及位于湿化罐开口处及Y型口管处的温度探头,通过实时监测气体温度,并自动反馈调节装置加热功率,从而保证达到预设的目标温度,在保证温湿化效果的同时也可以减少管路中冷凝水的形成。
值得注意的是,在应用伺服型湿化器时,需要关注面板中的温度提示,正常工作时可使湿化器近患者端温度监测为40℃,经过15 cm人工气道转接管后,使人工气道开口端温度维持于37℃,以防温度过高灼伤气道(图3)。向湿化罐中注水时,应使用灭菌注射用水,且液面不得超过刻度最高限,发现湿化罐中液体浑浊或管路污染时,应及时更换,避免院内感染的发生。
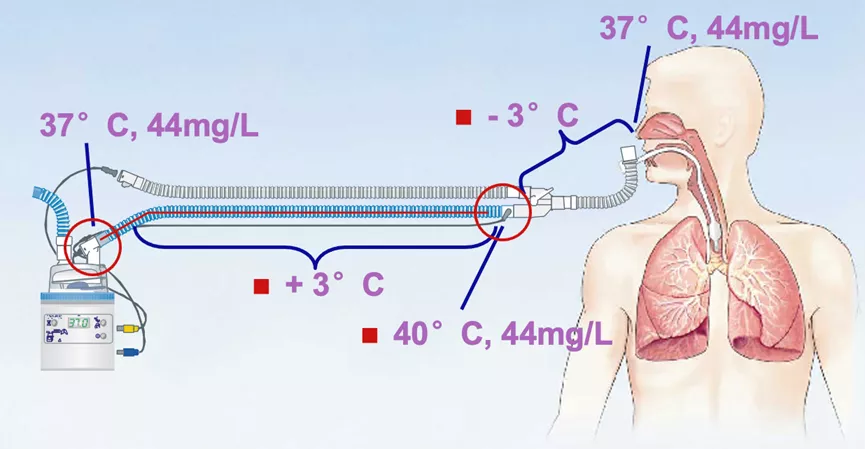
使用主动加热湿化器时,仍存在一些潜在风险值得关注:
(1)电击:如设备处于异常或危险状态时,则可能导致患者和操作人员存在电击风险。
(2)灼伤气道:过度使用湿化器、低湿度和高流量气体可能会使患者存在气道灼伤的风险。
(3)湿化水进入呼吸回路:如果添加湿化水时过量,使水量大于湿化器蒸发速率,则可使过量的湿化水进入呼吸回路,限制通气甚至流至患者端。
(4)呼吸机管路和VAP的细菌定植:尽管主动湿化器并不增加VAP的发生风险,但与呼吸机管路中细菌的快速定植相关,操作不当时可增加交叉感染风险。
(5)灼伤操作人员:湿化器的加热盘与湿化水温度较高,可能存在灼伤护理人员的风险。
(6)体温过低:机械通气患者吸入干冷气体有发生低体温的风险。
(7)湿化不足和黏液阻塞:湿化不足时可导致呼吸道内分泌物黏稠,阻塞气道/人工气道或导致肺不张等,因此可增加气道阻力、肺通气不足,导致相关感染加重。
(8)呼吸回路冷凝水聚集:管路中凝集冷凝水,可能导致回流至患者气道,增加管路中压力,导致人机不协调和呼吸机性能异常。
2. 人工鼻
美国呼吸治疗协会(AARC)建议有创机械通气患者使用被动湿化时,HME提供至少30 mg/L的湿度,但有评估证实有37.5%的产品能满足AARC的标准,其中25%的产品效率低于25 mg/L。因此,该装置更适用于短期(≤96 h)及转运时使用。大量血性和黏稠分泌物;机械通气患者呼出潮气量低于输送潮气量70%时(如:支气管胸膜瘘、人工气道气囊漏气等情况);小潮气量通气患者;体温过低(<35℃);分钟通气量过高(>10 L/min);无创通气及雾化均为人工鼻使用的禁忌证。
目前,关于应用主动湿化器与人工鼻时,呼吸机相关性肺炎(VAP)的发生率并无统计学差异,且对患者的病死率、住ICU时间、机械通气时间亦无影响。但在选择时仍需关注人工鼻的多项禁忌证,定时评估湿化效果及患者气道廓清状态。
湿化效果评估
气道温湿化效果有多种评估方式,但需结合患者情况进行综合考量(图4)。临床常通过监测温度和湿度的数值来反馈装置性能,较易实施。此外,还可通过观察呼吸机管路、湿化器及无创通气面罩上的水雾进行判断,一般认为可看到湿气及适宜水珠的效果较为合适。若效果不佳,考虑提高非伺服型湿化器档位或调节伺服型湿化器的湿化补偿功能。痰液黏稠程度是较为简单有效的判断方法,一般将痰液黏稠度划分为3度:1度:痰液如米汤或泡沫样,吸痰管内壁上无痰液滞留;2度:痰的外观较黏稠,吸痰后有少量痰液在内壁滞留,但容易被水冲净;3度:痰的外观明显黏稠,吸痰管内壁上常滞留大量痰液且不易被水冲净。但患者痰液引流情况受感染、咳嗽能力、通气等多种因素影响,因此需要综合判断湿化效果并进行调整。

问题与展望
目前,临床实践中仍存在诸多温湿化不当的情况,如用雾化代替温湿化、气道内滴注盐水以促进痰液引流等错误方式。这些方式脱离了“温化是湿化前提”的理论基础,增加了上气道细菌移位及院内感染的风险,且针对危重症患者的综合治疗,容易忽略气道温湿化的重要性和必要性。危重症患者应用有创机械通气时,应选择合理的湿化方式并规范使用,密切监测、评估效果。提高气体温湿化质量,为后续的气道廓清保驾护航。
参考文献
[1] Cairo J M. Mosby's Respiratory Care Equipment[M]. 8 ed. St. Louis: Mosby, 2010.
[2] 慢性气道炎症性疾病气道黏液高分泌管理中国专家共识编写组.慢性气道炎症性疾病气道黏液高分泌管理中国专家共识[J].中华结核和呼吸杂志,2015,3(10):723-729.
[3] KACMAREK R M, STOLLER J K, HEUER A J, et al. Egan's fundamentals of respiratory care[M]. St. Louis: Mosby: 2017.
[4] 王辰.呼吸治疗教程[M].北京:人民卫生出版社,2010.
[5] American Association for Respiratory Care, Restrepo RD, Walsh BK. Humidification during invasive and noninvasive mechanical ventilation: 2012[J]. Respir Care, 2012, 57(5):782-788.
[6] 中华医学会重症医学分会.呼吸机相关性肺炎诊断、预防和治疗指南(2013)[J].中华内科杂志,2013,52(6):524-543.
[7] Esquinas, Antonio Matías. Humidification in the intensive care unit[M]. Berlin: Springer, 2012.
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信