登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:王乾辉


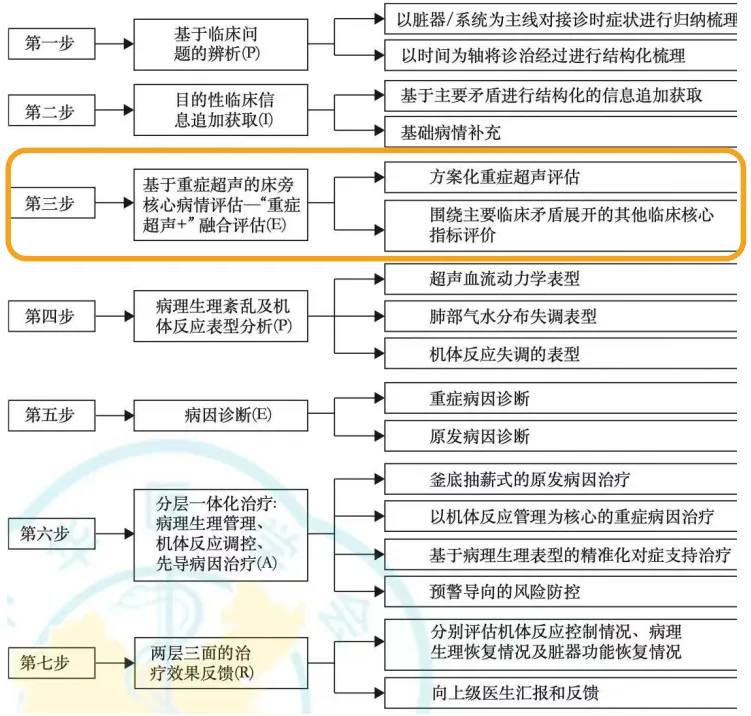
图1 急性呼吸循环障碍改良七步法分析及治疗流程
图2 BLUE方案实施要点
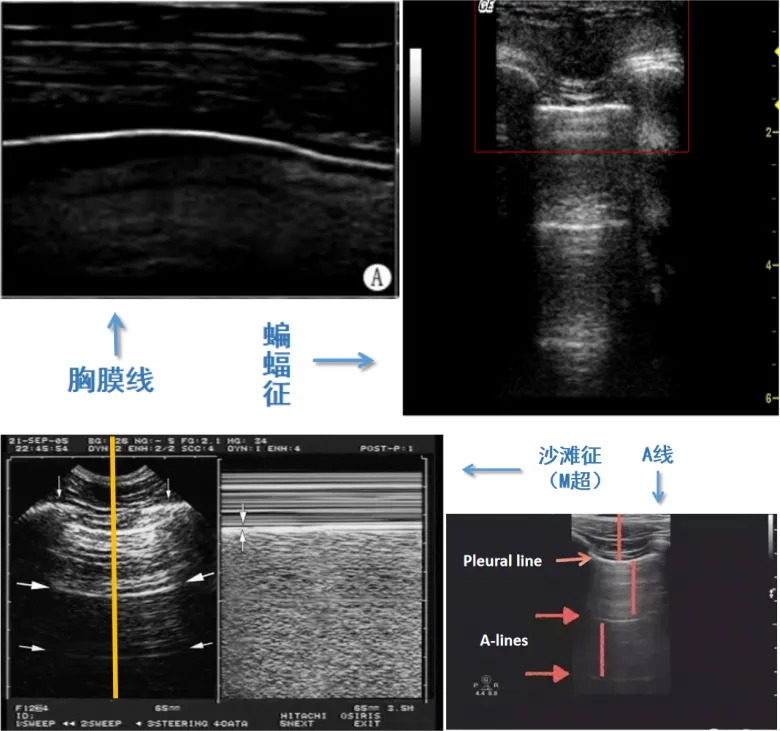

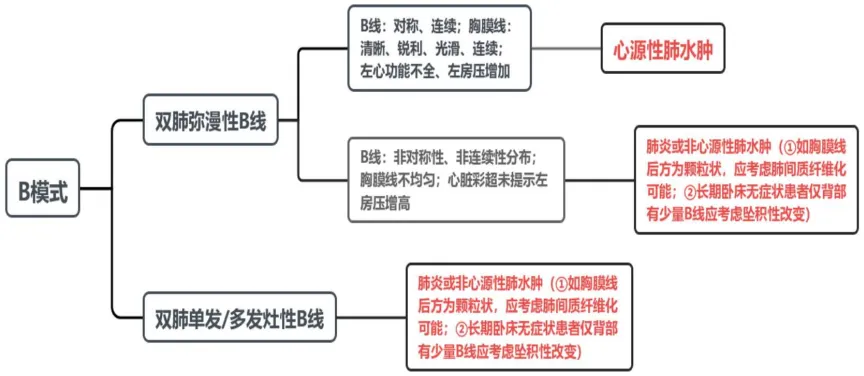
图4 B模式的鉴别诊断

图5 心源性肺水肿超声征象
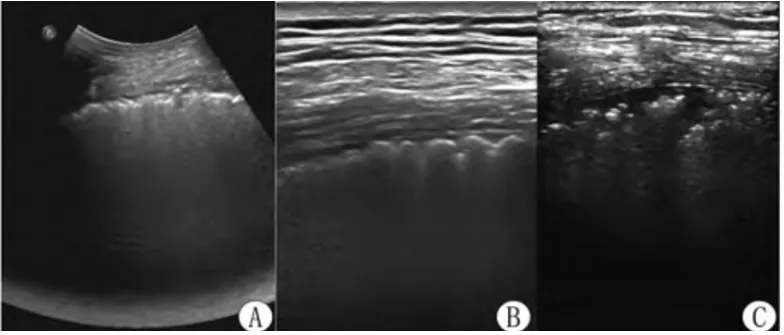
图6 间质性肺疾病及肺间质纤维化超声表现
A模式
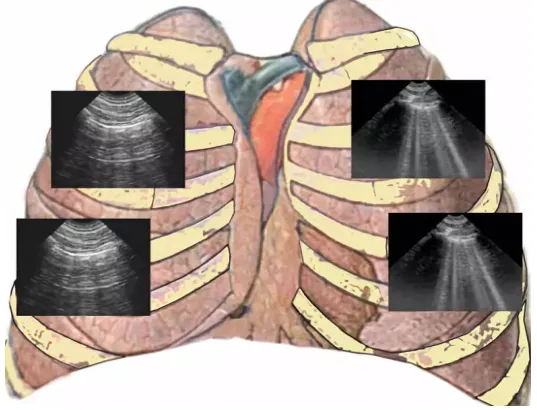
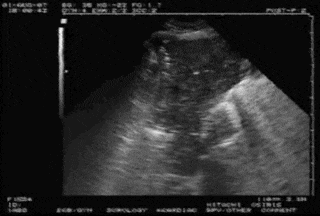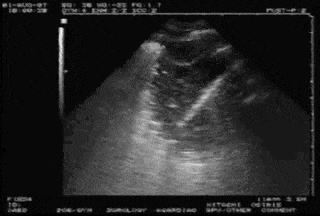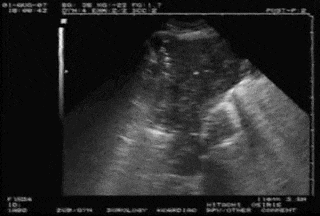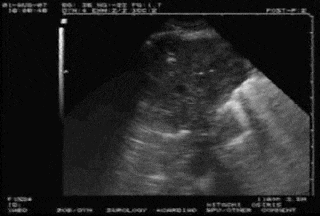
C模式
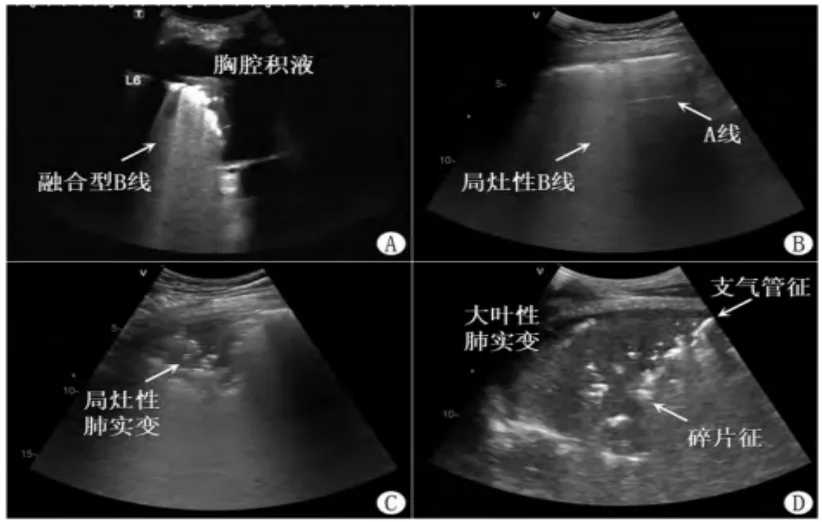
图8 肺炎典型超声表现
肺滑动征消失+B线是肺炎的征象。
肺滑动征消失说明双层胸膜之间没有相对运动。一种情况是双层胸膜被分开了,另一种情况就是胸膜粘连了。A线说明胸膜以下肺组织含气良好。如果出现A’模式,最常见的就是气胸。所以我们进行肺部超声检查时,首先要看胸膜线的位置,其次要看肺滑动征。如果肺滑动征存在,肯定要排除气胸;如果肺滑动征不存在,再看一下B线,如果有B线,则排除气胸;如果没有B线但发现了肺点,就是气胸;如果没有B线也没有肺点,是否为实变或者不张?再看有无肺搏动征,如果有,则排除气胸;没有,则考虑气胸。
正常情况下,随着呼吸,双层胸膜之间有相对运动,通过超声可以看到肺滑动征。当发生气胸时,双层胸膜之间没有运动,只有胸壁在动,肺滑动征消失。

我们在M超放一个取样线,可以看到条码征(图9),也叫平流层征。
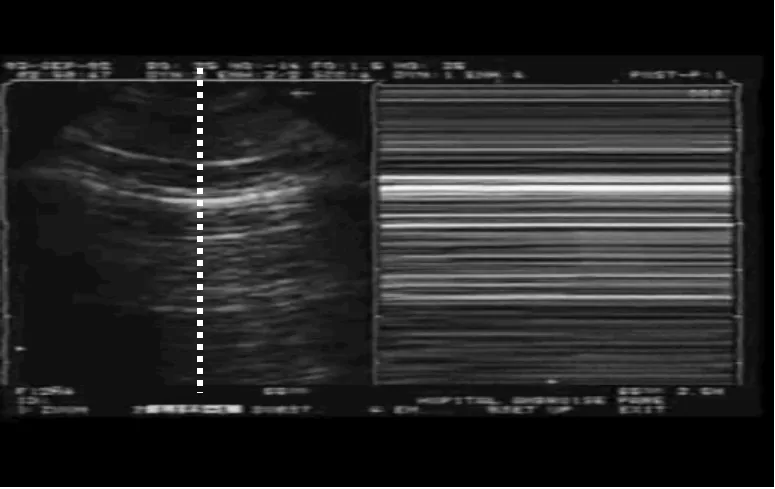
图9 条码征或平流层征
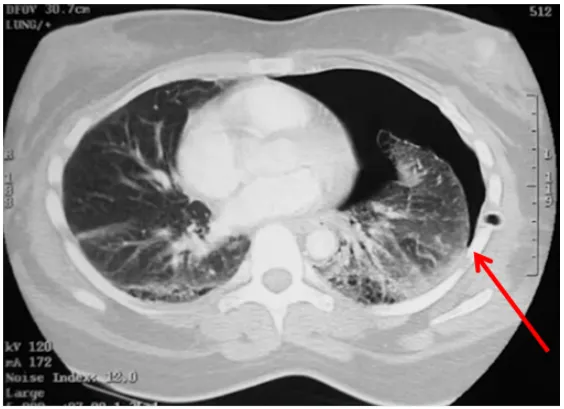
图10 胸膜分离
肺点
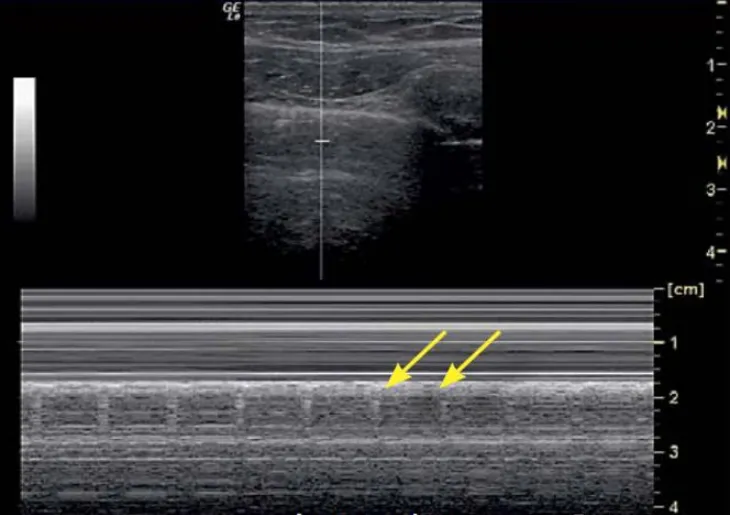
图11 肺搏动征
超声只是一种辅助检查手段,气胸的诊断一定要结合患者的临床表现。例如ARDS患者,胸膜炎症很重时,肺滑动征也会消失,有些患者胸膜粘连、胸膜固定术后,也会出现肺滑动征消失。有些患者有巨大肺大泡、哮喘急性发作,含气量明显增加,肺滑动征也会消失。所以气胸的超声诊断一定要结合临床进行判断。

超声使临床医生对重症患者的诊治从听诊转为可视化的精细管理。需要强调的是,质控应贯穿于整个诊疗过程,包括临床信息收集、检查方案的选择、图像的获取、切面的质控、切面评估与解读、治疗后的评估,这些过程都要做好质控,以保证超声诊断的准确性。
参考文献
作者介绍
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信