登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:邓欣雨
单位:重庆医科大学附属第二医院呼吸与危重症医学科

患者男性,63岁,退休工人。主诉:呼吸困难15天,加重7天。入院日期:2024年2月17日。
15天前,患者因受凉感冒出现呼吸困难,伴气促、心慌、头痛,偶有轻微胸部疼痛,最长持续数分钟,无咳嗽、咳痰,无发热、寒战,无流涕、鼻塞,无肌肉酸痛,无晕厥、黑矇,无胸闷,无头晕等不适,于当地诊所就诊输液治疗(具体不详),患者上述症状未见好转。7天前,患者无明显诱因出现气促、呼吸困难加重,于当地医院就诊,NGS示甲型流感病毒、新型冠状病毒感染,予抗感染等治疗后无好转,呼吸困难加重,CT提示肺炎,于当地中心监护室行气管插管后转运至我院进一步诊治,急诊以“重症肺炎”收入RICU。
患者有高血压病史15年,规律服用特拉唑嗪(1粒bid)、非洛地平(5 mg bid)、比索洛尔(5 mg qd),家属诉平素血压控制可。有糖尿病病史5年,规律注射胰岛素治疗(具体不详),平素血糖控制可;有糖尿病肾病,规律服用非布司他(40 mg qd)、胰激肽原酶肠溶片(240单位tid)。家属诉患者有慢性肾衰竭(具体不详)。有冠心病病史1年,规律服用吲哚布芬(0.1 g qd)、普伐他汀(20 mg 隔日一次)、间断服用速效救心丸。
否认传染病史;否认食物、药物过敏史;否认手术外伤史、输血史。预防接种史不详。个人史、家族史无特殊。120纯氧机械通气转运至病房。在途T 36.9℃,P 78次/min,R 20次/min,BP 126/82 mmHg,SaO2 90%。
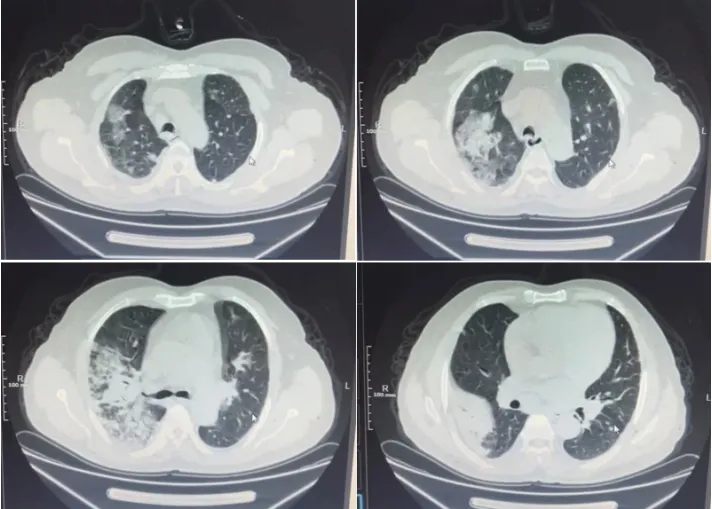
图1 患者胸部CT(外院2024-02-12)
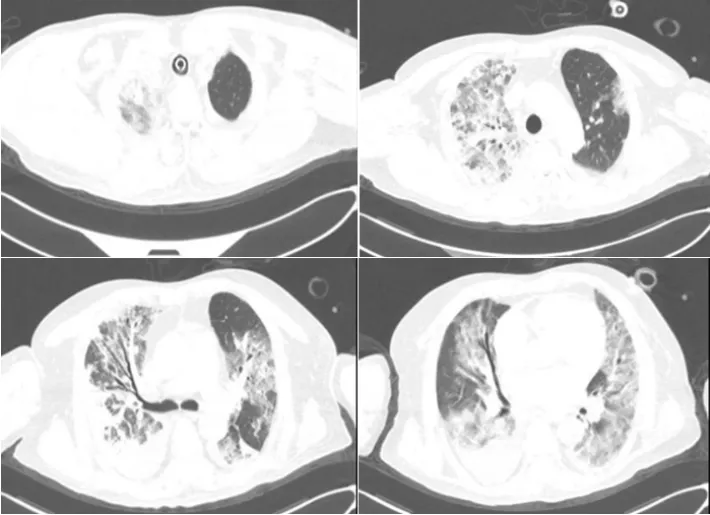
图2 患者入院急诊胸部CT(2024-02-17)
重症肺炎;急性呼吸窘迫综合征(ARDS);慢性肾衰竭;肝功能不全;2型糖尿病;2型糖尿病性肾病;高血压病3级(极高危);冠状动脉粥样硬化性心脏病,陈旧性前间壁心梗;中度贫血;电解质紊乱、高钾血症、低钙血症、高磷血症。

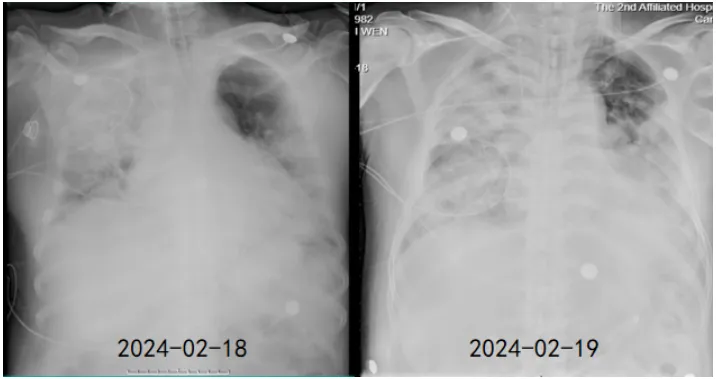
图3 患者胸部X线片
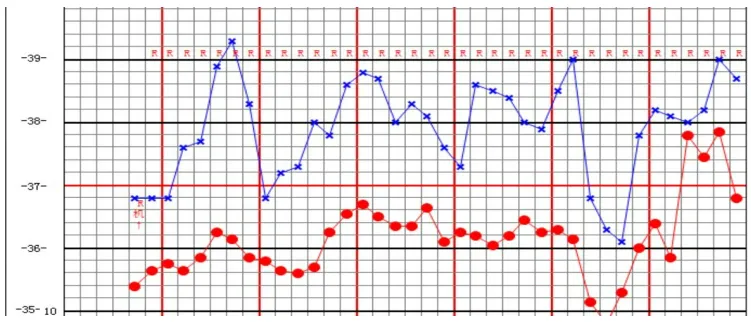
图4 患者体温变化情况
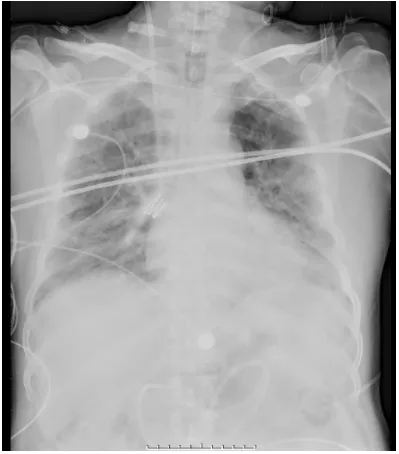
图5 患者胸部X线片(2024-02-23)
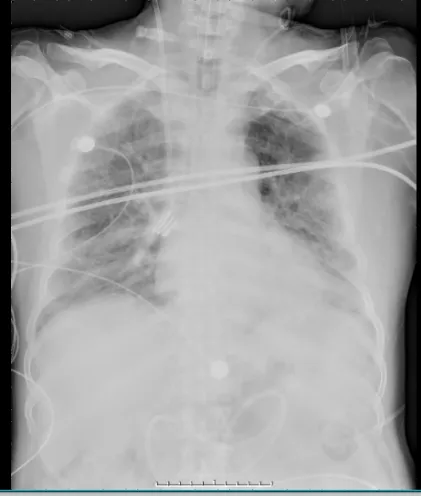
图6 患者胸部X线片(2024-02-25)
图7 激素治疗后患者体温变化
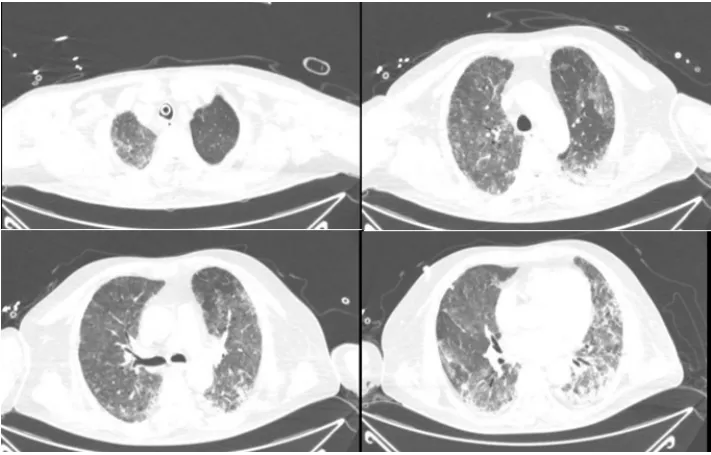
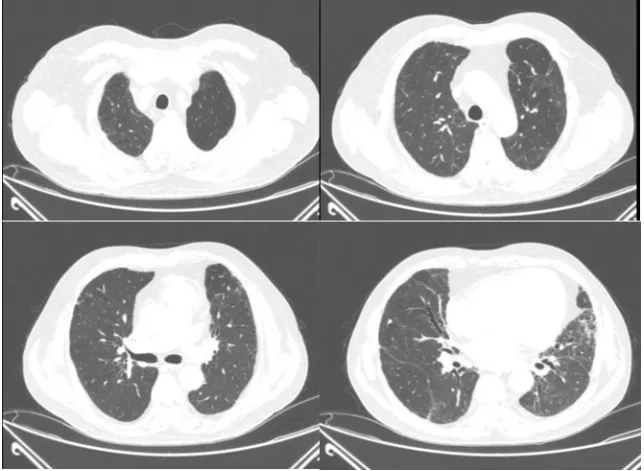
图8 患者胸部CT(2024-03-01)
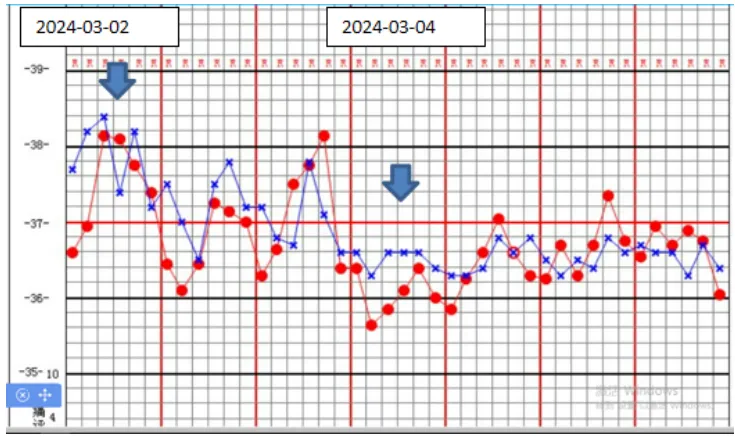
图9 患者体温变化情况
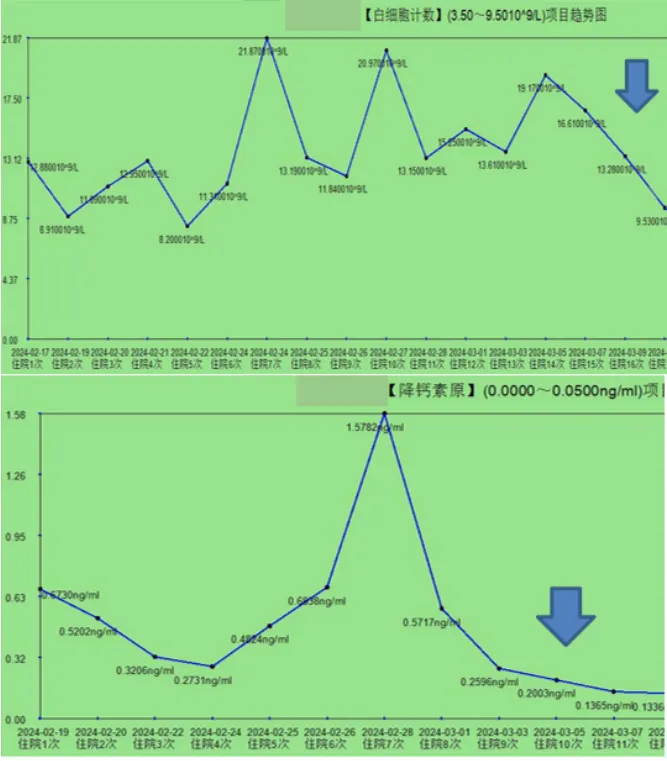
图10 患者WBC和PCT变化趋势
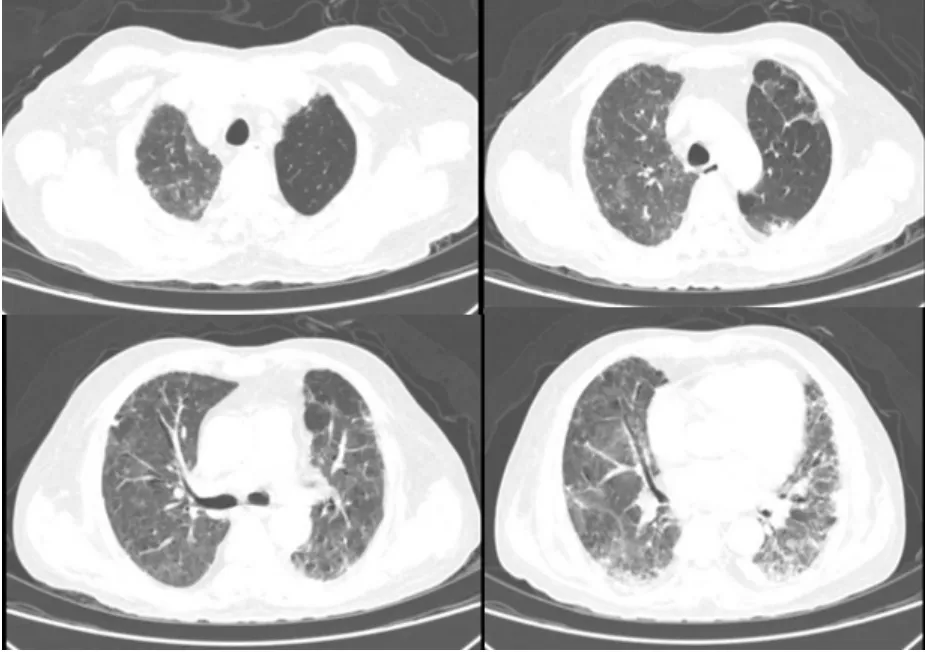
图11 患者胸部CT(2024-03-12)

我们在RICU时常会遇到发热、咯血、血色素下降、肺部病灶迅速进展的患者,除了感染,一定要想到ANCA血管炎。血管炎进展期非常凶险,肺泡出血死亡率极高;在激素治疗、透析等效果不佳且无禁忌的情况下,需要早期规范使用免疫抑制剂。如果患者反复发热,不一定要立刻升级抗生素,而是应及时进行病原学培养,除外导管相关感染。免疫功能低下患者气道开放期间易出现院内相关感染,在氧合稳定,肺部病灶好转,脱机条件成熟时应尽早拔管,避免错过最佳时机。
作者介绍
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信