登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
单位:山西医科大学第一医院呼吸与危重症医学科
ARDS的定义
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是由多种病因引起的肺部急性炎性反应,以炎性细胞浸润、肺泡上皮细胞及肺泡毛细血管内皮细胞损伤为主要病理改变,以顽固性低氧血症、呼吸窘迫、肺顺应性下降为主要临床特征。目前ARDS定义仍采用2012版柏林标准:根据患者的缺氧程度,ARDS分为轻度(200 mmHg<PaO2/FiO2≤300 mmHg)、中度(100 mmHg<PaO2/FiO≤200 mmHg)、重度(PaO2/FiO2≤100 mmHg)。
图1 机械通气过程中肺和膈肌损伤的机制
ARDS患者机械通气的目的是使呼吸肌得到休息,维持足够的气体交换,同时减轻呼吸机相关性肺损伤(VILI)的有害影响。保护肺免受医源性损伤已成为机械通气支持治疗的优先注意事项。机械通气对膈肌的医源性损伤在20世纪80年代首次被提出,但目前在机械通气期间如何保护膈肌尚无确切方法。如何通过最佳方式来减少机械通气的并发症,从而达到同时保护肺和膈肌的目的,这种方法被称为肺和膈肌保护性通气策略(图2)。保护性通气策略强调优化患者呼吸努力来避免肺和膈肌的损伤,同时要保证呼吸相关指标在可接受范围内。当肺保护和膈肌保护发生冲突时,肺保护必须优先于膈肌保护。该策略的目标是缩短机械通气持续时间,提高生存率,加快患者恢复,并防止急性呼吸衰竭患者致残。
图2 肺和膈肌保护性通气策略
(1)维持足够的气体交换:通气目标与肺保护性通气相一致:pH 7.20~7.25,PaO2 55~80 mmHg,SpO2 88%~95%。
(2)基于肺保护目标进行设置,即依据预测体重的6~8 ml/kg设置VT,气道平台压力小于30 cmH2O。静态跨肺驱动压摆动控制在12 cmH2O以内。
(3)通过保持适度的吸气努力来保护膈肌,同时避免过度吸气做功:最佳吸气努力的控制目标与健康人平静呼吸时类似(呼吸压力控制在5~10 cmH2O),保持呼气周期同步。患者的吸气努力可通过吸气压力和流量、改变通气模式或改变镇静剂的类型和剂量等多种方式调节。
(4)最大限度地减少患者肺不张:主要通过PEEP滴定维持肺复张。合理的PEEP滴定策略必须考虑几个关键的机械因素,即右心室功能、危重病期间压力-容积曲线的右移,以及患者之间肺可复张性的巨大差异。目前广泛应用的PEEP滴定方案有PEEP-FiO2表格法、最佳氧合/顺应性法、压力-容积曲线法、应力指数法、食道测压法、影像学法、最小二氧化碳梯度。但哪一种PEEP设置方式较为合理,目前尚无定论。PEEP在自主呼吸情况下促进肺和膈肌的保护,高PEEP可通过减弱呼气制动现象来降低偏心负荷,导致隔膜损伤的风险。当PEEP降低时,可能会损害膈肌长度-张力关系。如果高PEEP机械通气时间较长,膈肌活动减弱,膈肌会出现萎缩,可能会引起困难撤机。因此,建议对于轻度ARDS患者,应避免使用高水平PEEP治疗,对于中重度ARDS患者,推荐高PEEP(一般指15±4 cmH2O)治疗,以减少患者自主呼吸努力。
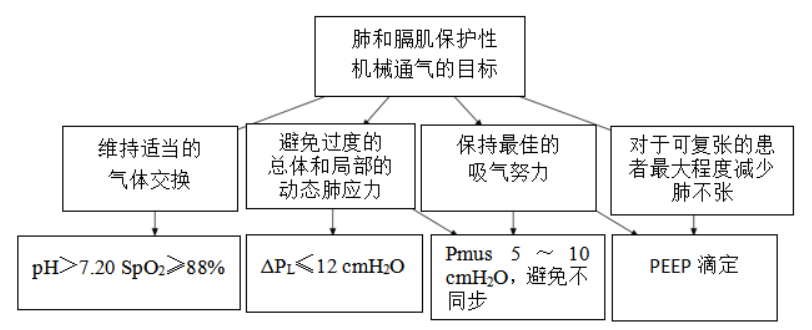
图3 肺和膈肌保护性通气策略中的通气目标
潮气量的设置
ARDS患者标准的机械通气方式为小潮气量通气,目前建议依据预测体重的4~6 ml/kg设置VT。然而,由于ARDS患者肺部病变的不均一性,该潮气量设置方案可能会导致充气肺容量差异显著。因此,出现了较小潮气量通气更为合理的其他VT设置方案。
(1)依据驱动压设置VT:床旁驱动压定义为气道吸气平台压与呼气末正压的差值,它是由VT与呼吸系统顺应性(CRS)的比值决定的。而CRS与参与肺通气的肺容量大小直接相关,所以驱动压间接反映了VT的大小与充气肺容量的关系。一项对2365例使用肺保护通气策略的ARDS患者进行死亡率预测因素荟萃分析,结果表明在可调节机械通气参数(VT、Pplat、PEEP、RR和DP)中,驱动压是死亡率的最强预测因子。在恒定驱动压下,VT、PEEP和Pplat的变化并不能改变死亡率。此外,研究表明驱动压<14 cmH2O时,住院患者的相对死亡风险有所降低。这提示临床医师可降低VT直至驱动压<14 cmH2O。使用驱动压作为安全限制来设置VT可避免严重的肺损伤。然而,使用驱动压设置VT也存在局限性,由于平台压受胸壁的影响。在相同的驱动压下,与胸壁正常的患者相比,胸壁僵硬患者其肺部过度膨胀的可能性较小,可能影响机械通气效果。
(2)依据跨肺压差(PL)设置VT:在吸气相结束时,PL代表呼吸周期中的最高的压力水平,它是由PEEP和相对于充气肺容积的VT的大小决定。因此,PL可作为潜在的肺过度膨胀所致肺损伤的标志。临床推荐ARDS患者吸气末跨肺压上限为15 cmH2O。但未来仍需进一步深入研究精确的PL测量方法及界限值目标。
(3)依据功能残气量设置VT:研究表明机械通气时肺损伤主要与动态应变有关。与基于理想体重(PBW)设置VT相比,以减少动态应变为原则的VT个体化设置是减少应变所致肺损伤更为直接有效的方案。可通过有氮稀释法、氮冲洗法和体容描记法等方法测量功能残气量,但这些技术对危重症患者而言实施较为困难,这也限制了该项技术在ARDS患者中的应用。
(4)依据电阻抗断层成像(EIT)设置VT:EIT是一种可在床旁实时监测肺容量变化的无创的影像学诊断技术。EIT可监测肺部的区域顺应性、通气情况、肺异质性情况及评估PEEP滴定期间呼气末肺容量的变化。因此,EIT可通过确定最佳PEEP值来调整呼吸机通气参数的设置,以获得最佳的肺顺应性。随着EIT在临床应用范围的不断扩展,该技术未来有望成为个体化通气治疗的标准监测方法,并在机械通气期间提高通气治疗的安全性。
开放肺通气策略
肌松药的使用
建议对早期中重度ARDS患者(PaO2/FiO2<150 mmHg)进行机械通气时可短时间使用肌松药。研究显示,低剂量肌松药物可实现肺和膈肌的保护性通气。其作用机制是增加胸壁顺应性,促进人机同步,减少机体氧耗和呼吸功,甚至可能会降低VILI的发生率。但肌松药的不合理应用亦会导致痰液引流障碍、肺不张、通气/血流比失衡、呼吸机相关膈肌功能不全(VIDD)、ICU获得性衰弱(ICU-AW)和膈肌废用性萎缩等严重并发症的发生。此外,部分肌松药可引起呼吸困难,必须通过合理应用镇静和阿片类药物来减少这种症状。
神经肌肉电刺激
镇静、镇痛药物
俯卧位通气
体外生命支持技术
(1)体外膜肺氧合(ECMO)一般作为常规治疗失败后的最后一种挽救治疗方法,其在重度ARDS患者严重低氧血症的治疗中可改善预后,正逐步成为重症ARDS规范化治疗的重要环节。ECMO可实现重度ARDS超保护性机械通气,还能够降低肺通气需求,达到肺休息的目的,等待肺功能的恢复。
(2)体外二氧化碳清除(ECCO2R):也称低流量体外膜氧合,对VT过低所致的低氧衰竭和呼吸性酸中毒患者,该方法能更好地实现肺保护性通气。ECCO2R在降低ARDS患者的VT、驱动压、呼吸力和机械功率方面是可行的。但急性呼吸衰竭患者通过清醒ECCO2R限制过度呼吸驱动的可行性、安全性和有效性需要进一步研究。
参考文献
[1] Sklar M C, Patel B K, Beitler J R, et al. Optimal Ventilator Strategies in Acute Respiratory Distress Syndrome[J]. Semin Respir Crit Care Med, 2019, 40(1):81-93.
[2] Schepens T, Goligher E C. Lung-and Diaphragm-protective Ventilation in Acute Respiratory Distress Syndrome: Rationale and Challenges[]. Anesthesiology, 2019,130(4):620-633.
[3] Goligher E C, Jonkman A H, Dianti J, et al. Clinical strategies for implementing lung and diaphragm-protective ventilation: avoiding insufficient and excessive effort[J]. Intensive Care Med, 2020, 46(12):2314-2326.
[4] Kirov M Y, Kuzkov V V. Protective ventilation from ICU to operating room: state of art and new horizons[J]. Korean J Anesthesiol, 2020, 73(3):179-193.
[5] Spinelli E, Carlesso E, Mauri T. Extracorporeal support to achieve lung-protective and diaphragm-protective ventilation[J]. Curr Opin Crit Care, 2020, 26(1):66-72.
[6] Goligher E C, Dres M, Patel B K, et al. Lung-and Diaphragm-Protective Ventilation[J]. Am J Respir Crit Care Med, 2020, 202(7):950-961.
作者简介
李爱民教授
刘嘉璐
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信