登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:文戈弋
单位:云南省第一人民医院呼吸与危重症医学科
一、什么是脱机困难
二、什么是呼吸康复
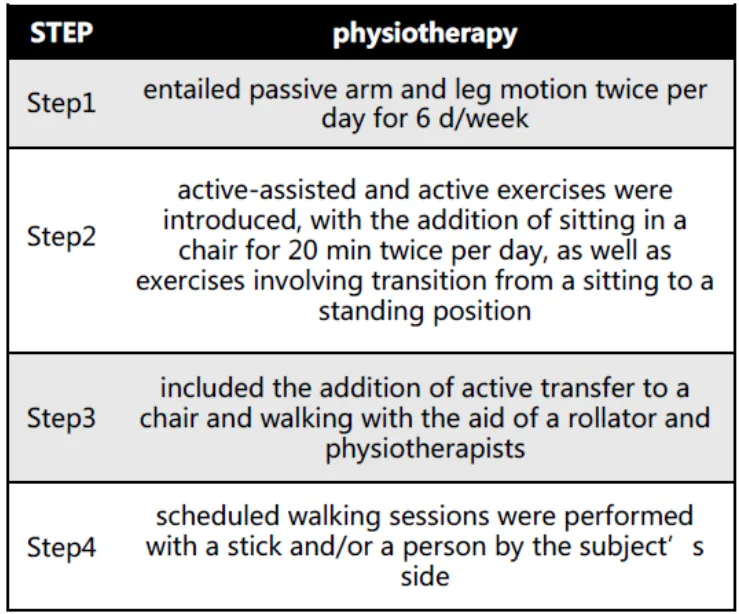

四、气道廓清
五、心理干预及营养支持
参考文献
[1] Boles J M, Bion J, Connors A, et al. Weaning from mechanical ventilation[J]. Eur Respir J, 2007, 29(5):1033-1056.
[2] Béduneau G, Pham T, Schortgen F, et al. Epidemiology of Weaning Outcome according to a New Definition. The WIND Study[J]. Am J Respir Crit Care Med, 2017, 195(6):772-783.
[3] Heunks L M, van der Hoeven J G. Clinical review: the ABC of weaning failure--a structured approach[J]. Crit Care, 2010, 14(6):245.
[4] Spruit M A, Singh S J, Garvey C, et al. An official American Thoracic Society/European Respiratory Society statement: key concepts and advances in pulmonary rehabilitation[J]. Am J Respir Crit Care Med, 2013, 188(8):e13-64.
[5] Jacavone J, Young J. Use of pulmonary rehabilitation strategies to wean a difficult-to-wean patient: case study[J]. Crit Care Nurse, 1998, 18(6):29-37.
[6] Fan E, Cheek F, Chlan L, et al. An official American Thoracic Society Clinical Practice guideline: the diagnosis of intensive care unit-acquired weakness in adults[J]. Am J Respir Crit Care Med, 2014, 190(12):1437-1446.
[7] Puthucheary Z A, Rawal J, McPhail M, et al. Acute skeletal muscle wasting in critical illness[J]. JAMA, 2013, 310(15):1591-600.
[8] Levine S, Nguyen T, Taylor N, et al. Rapid disuse atrophy of diaphragm fibers in mechanically ventilated humans[J]. N Engl J Med, 2008, 358(13):1327-1335.
[9] Dres M, Dubé B P, Mayaux J, et al. Coexistence and Impact of Limb Muscle and Diaphragm Weakness at Time of Liberation from Mechanical Ventilation in Medical Intensive Care Unit Patients[J]. Am J Respir Crit Care Med, 2017, 195(1):57-66.
[10] DiNino E, Gartman E J, Sethi J M, et al. Diaphragm ultrasound as a predictor of successful extubation from mechanical ventilation[J]. Thorax, 2014, 69(5):423-427.
[11] Schreiber A F, Ceriana P, Ambrosino N, et al. Physiotherapy and Weaning From Prolonged Mechanical Ventilation[J]. Respir Care, 2019, 64(1):17-25.
[12] Girard T D, Alhazzani W, Kress J P, et al. An Official American Thoracic Society/American College of Chest Physicians Clinical Practice Guideline: Liberation from Mechanical Ventilation in Critically Ill Adults. Rehabilitation Protocols, Ventilator Liberation Protocols, and Cuff Leak Tests[J]. Am J Respir Crit Care Med, 2017, 195(1):120-133.
[13] Gosselink R, Bott J, Johnson M, et al. Physiotherapy for adult patients with critical illness: recommendations of the European Respiratory Society and European Society of Intensive Care Medicine Task Force on Physiotherapy for Critically Ill Patients[J]. Intensive Care Med, 2008, 34(7):1188-1199.
[14] Sommers J, Engelbert R H, Dettling-Ihnenfeldt D, et al. Physiotherapy in the intensive care unit: an evidence-based, expert driven, practical statement and rehabilitation recommendations[J]. Clin Rehabil, 2015, 29(11):1051-1063.
[15] Bissett B, Leditschke I A, Green M, et al. Inspiratory muscle training for intensive care patients: A multidisciplinary practical guide for clinicians[J]. Aust Crit Care, 2019, 32(3):249-255.
[16] Bissett B, Gosselink R, van Haren F M P. Respiratory Muscle Rehabilitation in Patients with Prolonged Mechanical Ventilation: A Targeted Approach[J]. Crit Care, 2020, 24(1):103.
[17] 中国病理生理危重病学会呼吸治疗学组. 重症患者气道廓清技术专家共识[J]. 中华重症医学电子杂志(网络版), 2020, 6(3):272-282.
[18] Jeon K, Jeong BH, Ko MG, et al. Impact of delirium on weaning from mechanical ventilation in medical patients[J]. Respirology, 2016, 21(2):313-320.
[19] Rothenhäusler HB, Ehrentraut S, von Degenfeld G, et al. Treatment of depression with methylphenidate in patients difficult to wean from mechanical ventilation in the intensive care unit[J]. J Clin Psychiatry, 2000, 61(10):750-755.
[20] Heunks L M, van der Hoeven J G. Clinical review: the ABC of weaning failure--a structured approach[J]. Crit Care, 2010, 14(6):245.
[21] 中华医学会重症医学分会. 中国成人ICU镇痛和镇静治疗指南[J]. 中华危重病急救医学, 2018, 30(6):497-514.
[22] Laghi F, Tobin M J. Disorders of the respiratory muscles[J]. Am J Respir Crit Care Med, 2003, 168(1):10-48.
[23] 中国医师协会呼吸医师分会危重症专业委员会, 中华医学会呼吸病学分会危重症医学学组,《中国呼吸危重症疾病营养支持治疗专家共识》专家委员会. 中国呼吸危重症患者营养支持治疗专家共识[J]. 中华医学杂志, 2020, 100(8):573-585.
[24] Schweickert W D, Kress J P. Implementing early mobilization interventions in mechanically ventilated patients in the ICU[J]. Chest, 2011, 140(6):1612-1617.
[25] Hodgson C L, Schaller S J, Nydahl P, et al. Ten strategies to optimize early mobilization and rehabilitation in intensive care[J]. Crit Care, 2021, 25(1):324.
[26] Lang J K, Paykel M S, Haines K J, et al. Clinical Practice Guidelines for Early Mobilization in the ICU: A Systematic Review[J]. Crit Care Med, 2020, 48(11):e1121-e1128.
[27] Denehy L, Lanphere J, Needham D M. Ten reasons why ICU patients should be mobilized early[J]. Intensive Care Med, 2017, 43(1):86-90.
作者简介

云南省第一人民医院住院医师 PCCM Fellow
*本文根据“呼吸危重症菁英秀”第八期专题视频整理,感谢文戈弋医师予以审核。
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信