登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
作者:胡琼琼
单位:中日医院呼吸与危重症医学科


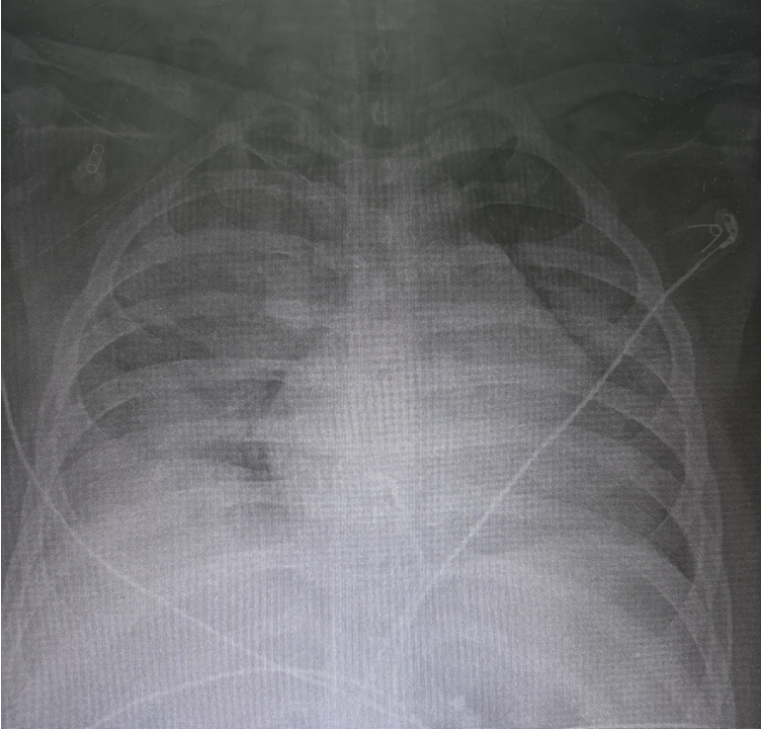

视频1. 患者入MICU后胸部CT

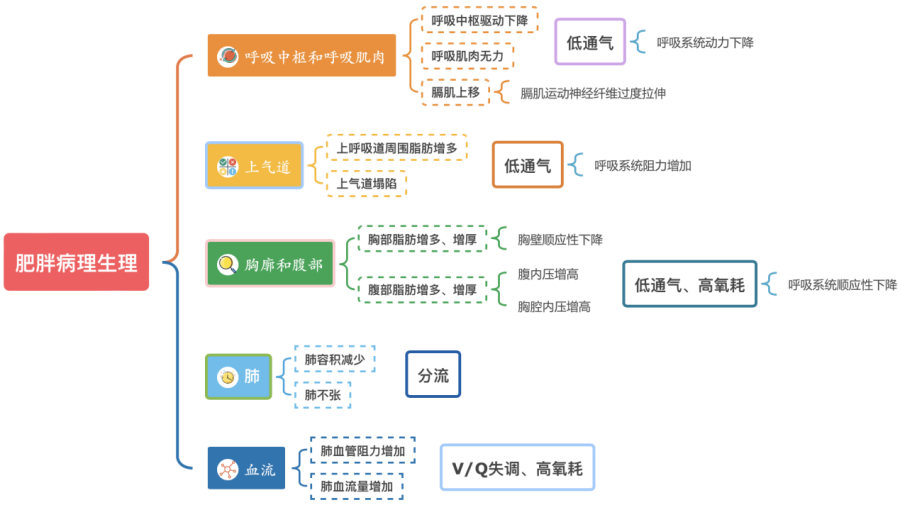
图3 肥胖患者低氧的病理生理特点
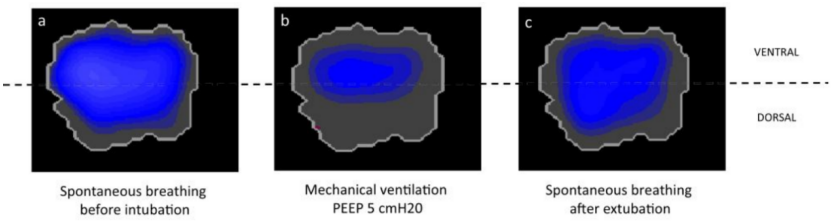
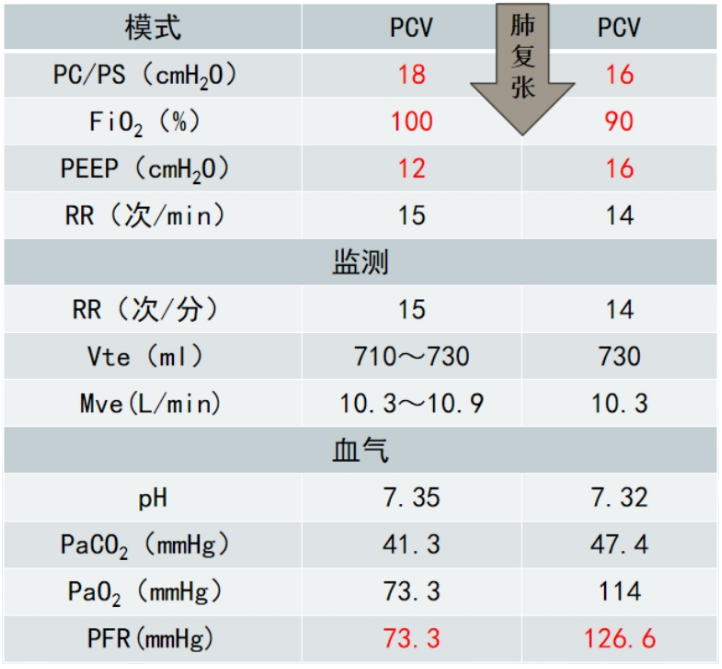
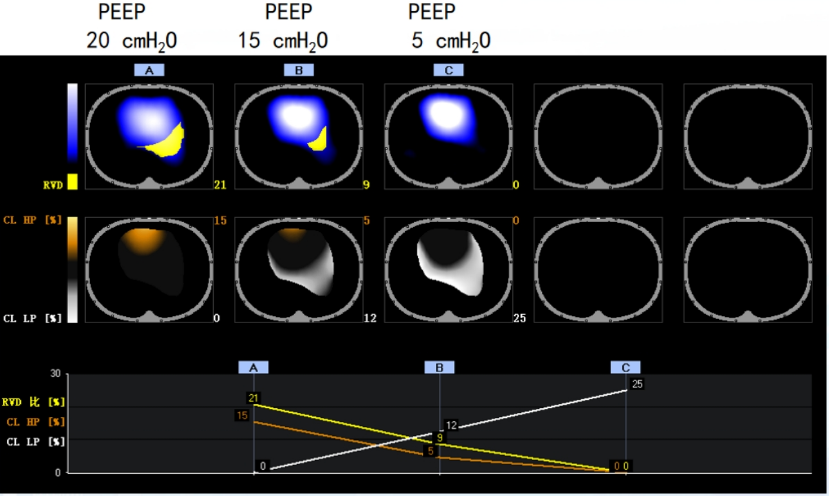
图5 不同PEEP水平下患者OD/CL情况
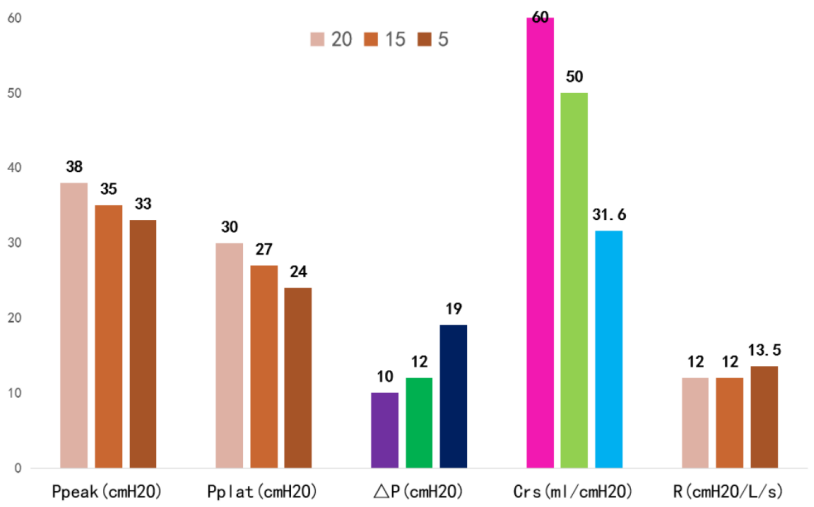
图6 患者呼吸力学相关指标变化情况
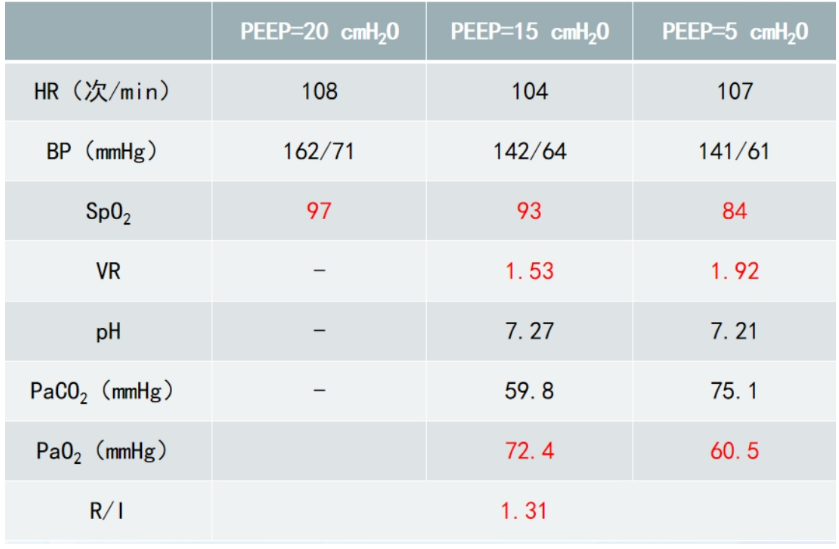

表3 患者呼吸支持及血气分析情况

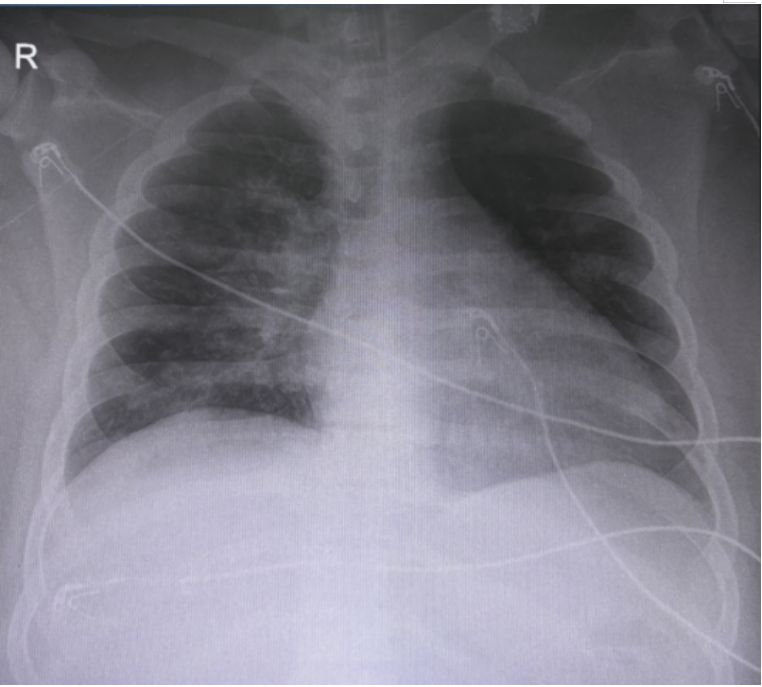
图8 复查患者胸片(2024-01-26)
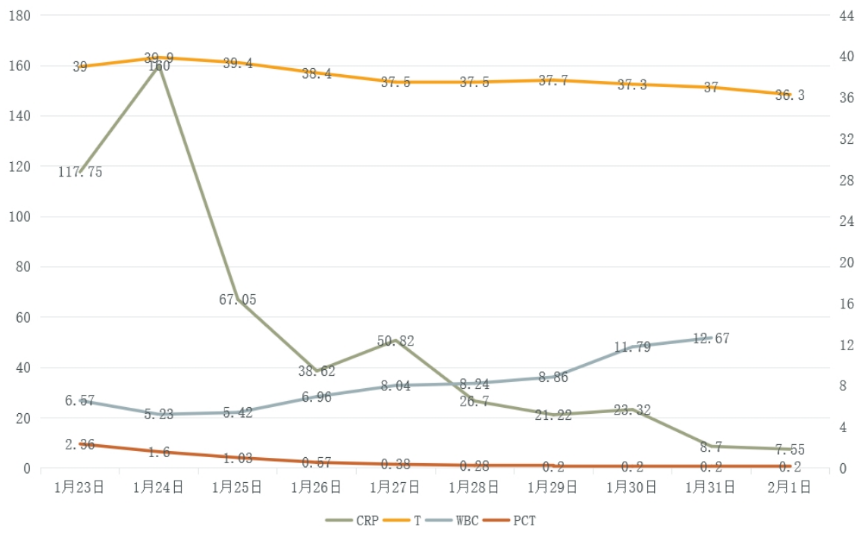
图9 患者感染指标变化情况
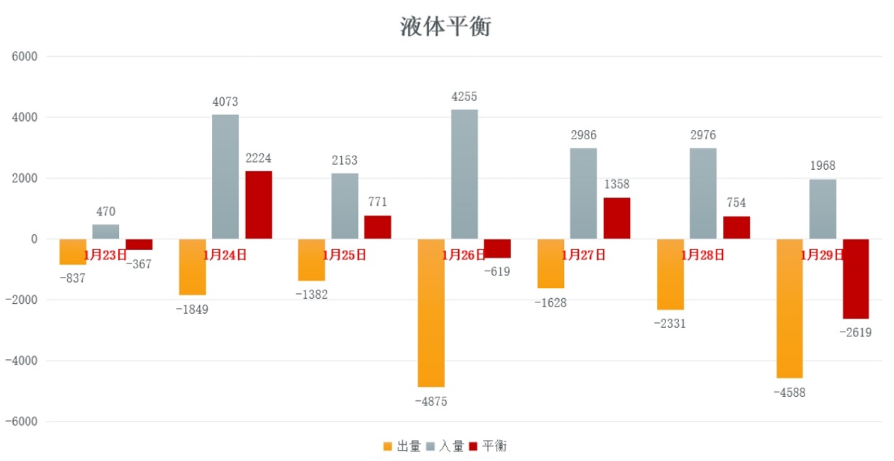
图10 患者液体平衡情况
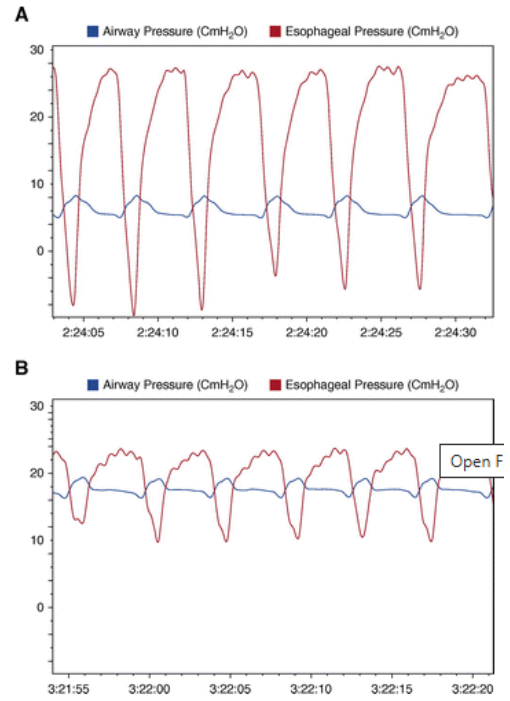

视频2. PEEP为5 cmH2O和16 cmH2O下SBT过程中EIT的变化
表4 患者自主呼吸试验情况及相关指标
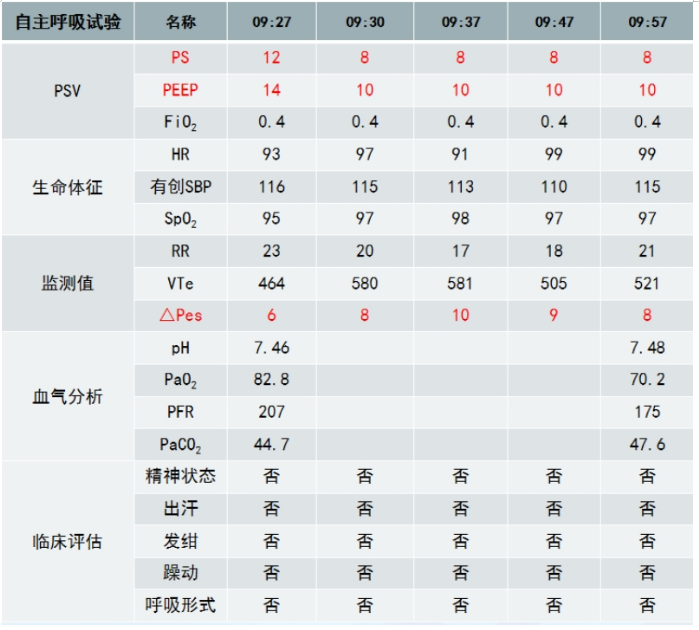
表5 患者拔管后序贯NIV
视频3. 撤机1个月后复查胸部CT
参考文献
作者介绍
中日友好医院呼吸与危重症医学科呼吸治疗师,毕业于四川大学呼吸治疗专业,从事呼吸治疗工作2年。主要研究方向:危重症患者呼吸支持与气道管理,肺电阻抗成像,参与发表SCI论文2篇,获实用新型专利1项。
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信