登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
隗强,邵换璋,常薇,尚明升,刘莉莉,曹晓露,刘小超,刘林纳,高胜浩,王东平,司高峰,孙振淇,候远坡,秦秉玉.机械通气雾化吸入治疗临床路径[J].中华危重病急救医学,2020,32(12):1409-1413.
原文链接:http://rs.yiigle.com/CN121430202012/1310494.htm
雾化吸入是通过专用装置使药物形成微粒悬浮于气体中,随吸入气体进入患者呼吸系统,从而起到治疗效果。雾化吸入具有起效快、局部药物浓高、疗效好、应用方便等优点,是治疗呼吸系统相关疾病的有效方法。
机械通气是重症监护病房(ICU)患者不可替代的治疗方法,ICU患者在机械通气期间使用雾化治疗的概率高达99%。由于雾化吸入操作步骤繁琐,使用药品繁多,很多呼吸机不支持雾化吸入治疗,同时雾化吸入的疗效受众多因素(如呼吸机模式选择、参数设置、加温湿化、人工鼻和过滤器的使用等)影响,往往导致临床使用效果不佳。为规范机械通气雾化吸入技术的临床应用,河南省医学会重症医学分会呼吸治疗学组委员共同讨论,总结出本临床路径,为机械通气雾化吸入的实际操作提供临床参考。
1.目的
①抗炎;②缓解气道痉挛;③祛痰;④预防呼吸系统并发症。
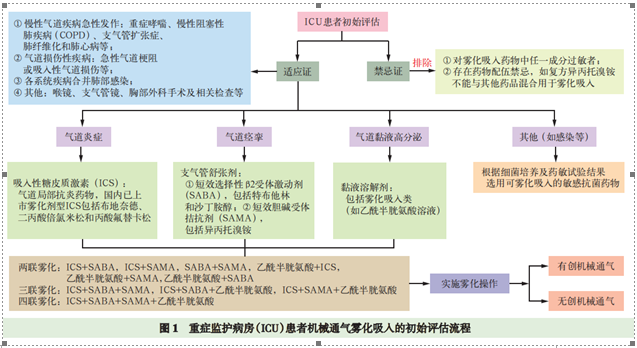
2.适应证
①慢性气道疾病急性发作:重症哮喘、慢性阻塞性肺疾病急性加重(AECOPD)、支气管扩张等;②气道损伤性疾病:急性气道梗阻、吸入有毒有害气体或机械性因素造成的气道损伤等;③各系统疾病合并的肺部感染;④其他:喉镜、支气管镜、胸部外科手术及相关检查等。
3.禁忌证
雾化吸入疗法选择药物时应注意以下情况:①患者对吸入药物中任一成分过敏;②患者无法耐受(呼吸困难、心律失常等)。
4. 常用雾化吸入药物种类及剂量
ICS在雾化药物中使用最为广泛,其以独特的作用影响细胞和分子产生炎症因子,降低炎症水平,是一类局部作用的气道抗炎药物。目前在中国临床常用的ICS主要为3种,包括布地奈德、丙酸倍氯米松和丙酸氟替卡松。吸入用布地奈德混悬液:每次1~2 mg,每日2次。丙酸倍氯米松吸入用混悬液:每次0.8 mg,每日1~2次。丙酸氟替卡松吸入气雾剂:每次100~250 μg,每日2次。
4.1 吸入性糖皮质激素(ICS)
4.2 支气管舒张剂
4.2.1 选择性β2受体激动剂:常用类型为短效β2受体激动剂(SABA),具有起效迅速、作用时间短等优势,代表药物为特布他林和沙丁胺醇。有研究表明,特布他林对β2受体的选择性及对肥大细胞膜的稳定作用优于沙丁胺醇。
4.2.2 胆碱受体拮抗剂:常用类型为短效胆碱受体拮抗剂(SAMA),代表药物为异丙托溴铵。SAMA对支气管的舒张作用弱于SABA,主要原因是其阻断突触前膜上M2受体,可促使神经末梢释放乙酰胆碱,因而部分削弱了阻断M3受体所带来的支气管舒张作用。应注意药物配伍禁忌,如复方异丙托溴铵不能与其他药品混合用于雾化吸入。特布他林雾化液:每次5 mg(2 ml),每日3次。硫酸沙丁胺醇雾化液:每次2.5~5.0 mg,每日4次。异丙托溴铵雾化液:每次500 μg,每日3~4次。
4.3 黏液溶解剂
N-乙酰半胱氨酸为目前常用的雾化剂型化痰药,可打断二硫键,快速溶解黏稠痰液,提高纤毛的清除能力,使痰液液化而易于排出。同时具有抗炎、抗氧化、局部免疫调节、降低微生物致病力、重建糖皮质激素治疗的敏感性等作用。雾化吸入剂量:每次300 mg,每日1~2次,持续5~10 d。
4.4 抗感染药物
目前可雾化吸入的抗感染药物较少,仅有少量药物可以雾化吸入。两性霉素B可治疗严重的系统性真菌感染,α-干扰素可用于新型冠状病毒肺炎患者的治疗。
两性霉素B:每次5~10 mg,在灭菌注射用水中溶解至浓度为0.2%~0.3%后使用;超声雾化吸入时浓度为0.01%~0.02%,每次5~10 ml,每日2~3次。
α-干扰素:每次5000 kU,加入灭菌注射用水2 ml,每日2次,疗程控制在10 d以内。
可根据患者的临床反应调整剂量。另外,雾化微粒会在呼吸管上沉降,并且受雾化器与呼吸机功能的影响,会不可避免地造成呼气相时雾化药物的浪费,所以相对经口鼻雾化吸入治疗,应适当增加药物剂量与给药频率等。不建议非雾化吸入剂型的药物以雾化吸入的方式给药。
操作前通常需要对患者进行综合评估,包括基础病史、生命体征、呼吸困难情况、气道通畅情况、分泌物、机械通气监测参数等。
5.1 基础病史
有慢性阻塞性肺疾病(COPD)、哮喘等基础肺部疾病的患者,可给予雾化抗炎治疗。COPD、支气管扩张、肺部感染等患者常出现气道内分泌物增多,可给予雾化化痰治疗。围手术期全麻、气管插管易导致膈肌活动度降低、肺容积减少、黏液纤毛清除功能受损,雾化治疗可减轻支气管阻塞,改善通气情况,维持气道功能,减少术后并发症的发生。
5.2 生命体征
雾化治疗前须关注患者的生命体征,如出现脉搏血氧饱和度(SpO2)下降,心率、血压变化超过20%,呼吸频率<5次/min或>40次/min等生命体征变化,需暂缓雾化治疗,给予必要处理。
5.3 呼吸困难情况评估
如果患者出现了呼吸频率、深度以及节律的异常,出现口唇发绀或三凹征,听诊肺部出现干、湿啰音,心电监护仪显示SpO2下降等,均提示存在气道高张高阻状态。
5.4 气道通畅情况评估
气道通畅的评估指标为呼吸功能、分泌物的量与黏稠度、咳嗽、咳痰能力等。气道不通畅可能由于各种原因所致气道狭窄。
5.5 分泌物评估
①分泌物的量:不同疾病严重程度患者的痰液量有很大差异,国内常用以下标准衡量:轻度为痰液量<10 ml/d,中度为痰液量10~150 ml/d,重度为痰液量>150 ml/d。②分泌物的黏稠度:吸痰时将分泌物的性状和在吸痰管内的附壁情况作为主要判断标准,黏稠度分为3度。Ⅰ度:分泌物较稀薄,呈泡沫样,抽吸后吸痰管内壁无分泌物滞留;Ⅱ度:分泌物的外观较Ⅰ度黏稠,抽吸后吸痰管内壁有少量分泌物滞留,易冲洗干净;Ⅲ度:分泌物的外观较黏稠,抽吸后吸痰管内壁有大量分泌物滞留,且不易冲洗干净。
6. 呼吸机模式及参数设置
根据机械通气时呼吸机工作的特性,选择合适的模式及参数,不同的机械通气模式及参数设置使雾化吸入治疗达到的效果也有差异。
6.1 模式选择
在外接流量驱动雾化时,容量型辅助控制通气模式(V-A/C)下,患者吸入潮气量大于设置潮气量,峰值压力(Ppeak)增大;而在压力型辅助控制通气模式(P-A/C)下,潮气量和Ppeak无明显改变。因此建议在雾化吸入时选用P-A/C模式;若需要V-A/C模式,可适当降低预设潮气量。
6.2 参数设置
6.2.1 潮气量设置:为保证气溶胶输送至下呼吸道需增加有效通气量。成人机械通气雾化吸入时,如无禁忌证,潮气量应≥500 ml,同时需监测平台压(Pplat)≤30 cmH2O(1 cmH2O=0.098 kPa),驱动压(ΔP)≤15 cmH2O,因为过高的潮气量可能会增加呼吸机相关性肺损伤(VILI)的发生风险。
6.2.2 流速设置:与高流速(80 L/min)相比,低流速(≤40 L/min)时气溶胶在下呼吸道沉积率更高,建议流速设置在30~50 L/min。
6.2.3 吸气时间:在保证呼气完全的前提下,适当延长吸气时间/呼吸周期时间比值(Ti/Ttot=0.5),可增加气溶胶在下呼吸道的沉积率。
6.2.4 触发方式:使用外接流量驱动的喷射雾化器治疗时,选择流量触发可导致触发困难,COPD患者产生的内源性呼气末正压(PEEPi)会使其触发更加困难,且流量触发更易损坏流量传感器,因此建议选择压力触发,并适当降低触发阈值。
6.2.5 氧浓度:当采用外接氧气作为雾化驱动时,需根据患者的氧合指标适当降低呼吸机氧浓度。
6.2.6 呼气末正压(PEEP):无需改变PEEP设置,但建议采用低水平PEEP。
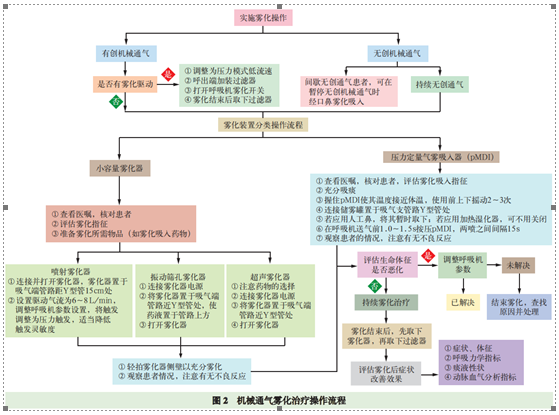
7. 雾化吸入装置的种类与应用
目前临床上可用于呼吸机的雾化吸入装置主要为小容量喷雾器,包括喷射雾化器、振动筛孔雾化器、超声雾化器和压力定量气雾吸入器(pMDI)。
不同种类雾化器的特点见表1。

8. 临床疗效与评价
临床疗效的评价指标有患者症状体征缓解程度、气道阻力的变化、痰液变化、血气分析指标等。
8.1 症状和体征
①原有呼吸系统症状消失或改善;②呼吸频率、心率或脉搏恢复正常,SpO2上升。
8.2 呼吸力学指标
通过呼吸力学监测评价治疗效果,治疗旨在降低气道阻力:①观察Ppeak与Pplat之间的差异,若差异减小,表明气道阻力降低。②动态观察呼吸机波形,监测流量-容积曲线及呼气相峰流速的变化,如果呼气相峰流速增加,则表示患者气道阻力下降。
8.3 分泌物的变化
主要从分泌物的量和性状变化进行评估:分泌物的量较前减少,黏稠度明显降低,表明疗效尚可,可继续原方案治疗;反之,可适当调整药物剂量、用药频率及基础治疗方案。
8.4 动脉血气分析指标
pH值正常或接近正常,动脉血氧分压(PaO2)呈现明显升高趋势,动脉血二氧化碳分压(PaCO2)呈现明显下降趋势,说明雾化吸入治疗有效。
临床工作中结合诊断与治疗方案,总结ICU患者机械通气雾化吸入的初始评估流程(图1)以及雾化治疗的操作流程(图2),供临床应用与参考。
参考文献(略)
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信