登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
对于呼吸危重症患者,撤机是一个缓慢降低呼吸支持的过程,呼吸机依赖是指长时间机械通气导致患者不容易或不能脱离呼吸机的情况。针对此类患者,应进行全面的呼吸和心脏功能评估,找出原因并采取针对性措施,改善患者呼吸功能,最终撤机。
病例介绍
一般情况
患者,男,62岁,因“咳嗽咳痰、呼吸困难、伴发热1月余”,于2018年5月18日由外院转入我科。
现病史
患者入院前1个月接触感冒患者后出现发热,Tmax 38℃,自服药物2 d,无好转,出现咳嗽,咳黄黏痰,伴气短。就诊于当地医院,胸部CT示:双下肺及右肺中叶散在磨玻璃密度斑片影,双肺下叶膨胀不全,右侧胸腔积液。诊断为:肺炎,Ⅰ型呼吸衰竭,胸腔积液。收入ICU,给予患者气管插管呼吸机辅助通气。行右侧胸腔穿刺置管引流,引流出800ml“脓性胸腔积液”。痰培养结果为肺炎克雷伯杆菌,并给予美罗培南1g q8h抗感染等对症支持治疗。10 d前患者感染情况控制可,有创呼吸机辅助通气参数,模式PSV,PS 8 cmH2O,PEEP 5 cmH2O,FiO2 0.3,达到拔管指征,曾2次尝试拔除气管插管,均失败,再次插管。为进一步诊治转入我科。
既往史
患者有脑梗死病史8年,遗留左侧肢体活动障碍,右侧肢体肌张力减退及饮水呛咳等。5年前因咳嗽、咳痰、咯血于当地医院行CTPA诊断为“肺栓塞”,规律服用华法林,未复查。高血压病史30年,血压最高达180/130 mmHg,目前服用硝苯地平缓释片20mg bid,血压控制在140/80 mmHg左右;2型糖病病史20年,皮下注射精蛋白生物合成人胰岛素注射液,血糖控制满意。
入院时情况
入院时经口气管插管,呼吸机辅助通气,模式SPONT,PS 12 cmH2O,PEEP 5 cmH2O,FiO2 0.3,气道内可吸引出大量黄色Ⅱ度黏痰,意识清楚,精神差。T 36.5℃,P 78次/min,R 18次/min,SpO2 98%,BP 108/62 mmHg。双下肺呼吸音低。胸部CT示双下肺肺不张,右侧包裹性胸腔积液。
入院诊断
呼吸机依赖,肺炎,陈旧性脑梗死,高血压,2型糖尿病。
概述
撤机困难定义
撤机分为简单撤机、困难撤机、延迟撤机、呼吸机依赖。
简单撤机:第一次尝试撤机后,24 h内拔管。
困难撤机:第一次尝试撤机,在1~7 d拔管。
延迟撤机或呼吸机依赖:第一次尝试撤机,超过7 d拔管。
撤机困难原因
气道和呼吸功能障碍。
中枢神经系统功能障碍 。
心功能不全。
呼吸肌功能障碍。
内分泌和代谢功能障碍。
影响撤机的病理生理因素
呼吸中枢驱动障碍:神经结构性损害;中枢性低通气;镇静剂;代谢性碱中毒。
膈神经功能的损害:运动神经元病;电解质紊乱;胸部手术;颈部手术。
呼吸肌功能:外科手术;肺过度膨胀;营养不良;氧供不足;急性呼吸性酸中毒;慢性肾功能不全;呼吸肌萎缩/疲劳。
呼吸肌泵负荷增大:通气需求增加;呼吸驱动增强;通气阻力增大;呼吸功。
呼吸治疗评估
原发病
患者感染学指标均基本正常(图1);两下肺存在肺不张,右侧包裹性胸腔积液(图2);呼吸力学指标正常(图3)。纤支镜下可见痰液较多,呈黄色,Ⅱ度黏痰(图4)。
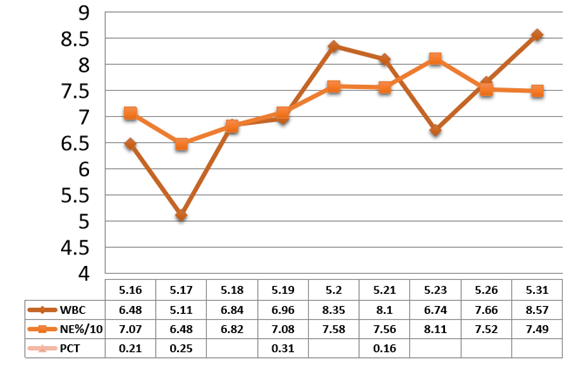
图1 患者感染学指标变化情况
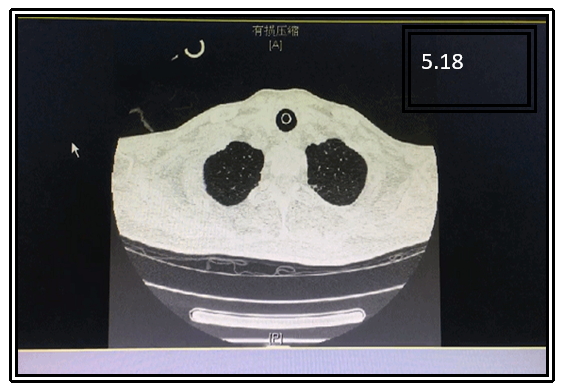
图2 患者胸部CT
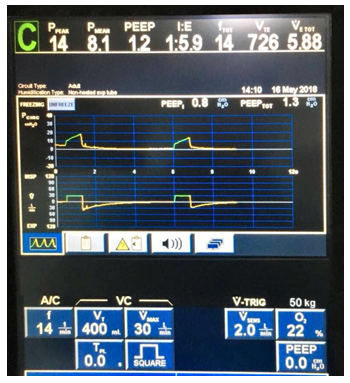
图3 患者呼吸力学指标
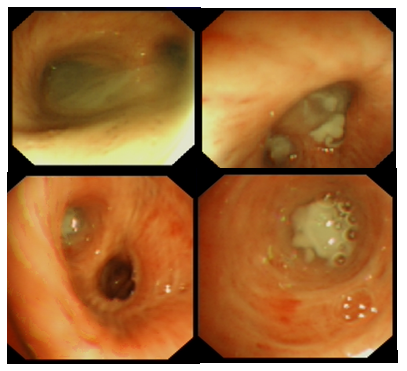
图4 患者纤支镜检查
膈肌
MIP=-8 cmH2O,咳嗽峰流速30 L/min。膈肌超声评估:呼气厚度1.75 mm、吸气厚度2.0 mm,DTF 14.29%,活动度:0.18 cm。膈肌功能障碍。
研究表明,DTF<20%,运动<2 mm,提示膈肌功能障碍,但对膈肌萎缩诊断特异性低。
通过监测患者跨肺压发现患者处于膈肌萎缩状态(图5)。
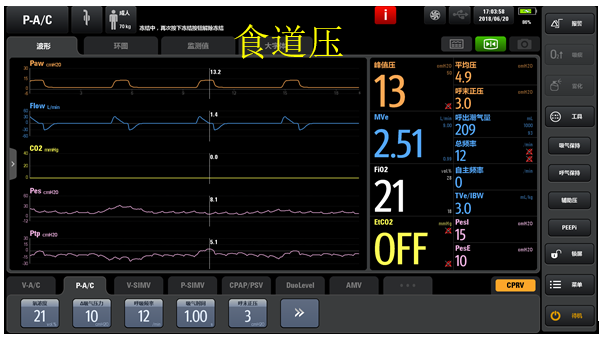
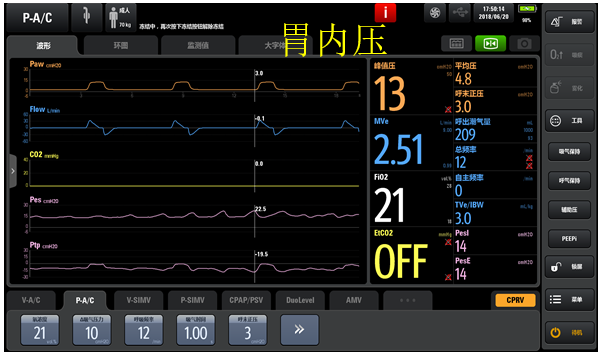
图5 监测患者跨肺压
导致膈肌萎缩原因什么?中枢神经?神经传导?膈肌本身?
患者自主呼吸,有陈旧性脑梗死,延髓正常,故认为患者呼吸中枢正常。通过膈肌肌电位(Edi)监测发现患者膈肌电位较低(图6),那么是否存在神经传导问题?通过通过呼吸神经肌肉刺激仪对膈肌进行电刺激发现,随着电刺激电流的增加,Edi逐渐升高(图7),说明患者神经传导正常。因此推断患者膈肌功能障碍、萎缩是膈肌本身的原因。
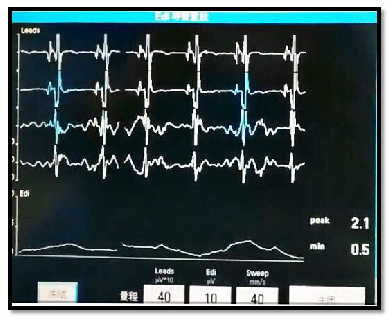
图6 患者膈肌肌电位监测
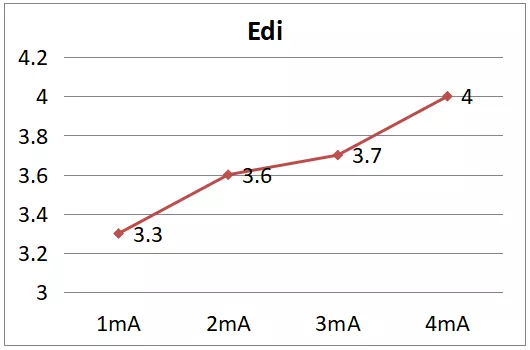
图7 患者体外膈肌起搏
心肾功能
患者心脏超声、心率、心律、血压及BNP均正常;肌酐、尿素、尿蛋白均正常,糖化血红蛋白轻度升高(7%)。
营养状况
患者代谢率较低,入科时为负氮平衡状态。
现存问题
双下肺不张,痰液较多,不易引流;肌肉萎缩—四肢肌肉、膈肌(膈肌萎缩);吞咽障碍(差);咳嗽反射(被动);营养失调;精神状态差,嗜睡,易激惹;心肾功能尚可。
呼吸治疗措施
痰液引流
体位引流:1 h/次,3次/d。头低足高俯卧位引流。
呼吸机模式:PS 10~12 cmH2O,PEEP 3~5 cmH2O,FiO2 0.21。
振动排痰:频率 25 Hz,时间30 min。
胸部物理治疗
患者恢复仰卧位后给予气管镜吸痰。
使用吸痰机、气道内振动。
吸气训练器每天4组,每组10个。
气流冲击法清除气囊上滞留物。
气道管理效果较为明显,5月28日,患者双下肺肺不张明显改善,且在未使用抗生素的情况下,患者未发生感染(图8)。
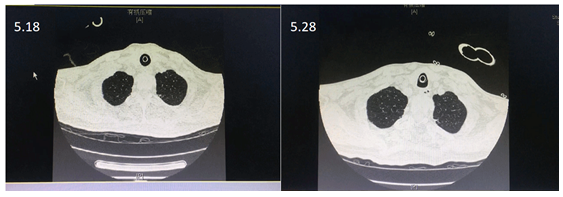
图8 患者治疗前后胸部CT对比
膈肌功能锻炼
NAVA:PEEP 3~5 cmH2O,白天12 h。PSV:PS 8~10 cmH2O,PEEP 3~5 cmH2O,夜间12 h。NAVA模式下患者基础代谢明显高于PSV模式(图9)。
使用呼吸神经肌肉刺激仪帮助患者进行膈肌被动锻炼。随着刺激的增加,患者Edi和跨肺压逐渐升高。
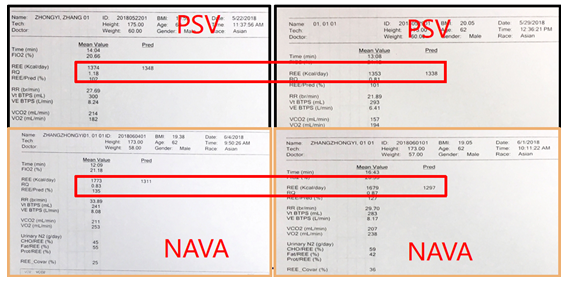
图9 患者PSV和NAVA模式比较
吞咽功能训练
冰棍刺激法:3次/d。进食糊状练习吞咽。
语音训练:每天家属探视30 min,增加患者自信。
呼吸肌耐力训练
脱机:6月15日开始脱机训练,2 h/d,逐级递增,至7月15日患者成功脱机96 h。
患者肌力:左上肢 1+级,左下肢 0级,右上肢 4+级,右下肢 1级,右手握力可以达到6.4 kg,MIP=-48.5 cmH2O。
膈肌运动和收缩明显改善。
咳嗽:刺激有明显咳嗽。
吞咽:洼田饮水试验阳性。
小结
对于撤呼吸机依赖患者,应全面评估其呼吸和心脏功能。
明确不可逆的,改变能改变的。
抓住撤机时机。
*病例内容根据中国医师协会呼吸医师分会第八届中国呼吸支持技术会议暨第二届重症肺炎论坛视频整理。

 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信